Derma i t s
- 1. INFECCIONES DE TRANSMISIÓN SEXUAL … Sífilis, Gonorrea, uretritis no gonocócica…. Dulce Flores 8°A
- 2. SÍFILIS…… Lúes, mal gálico, mal napolitano, mal de la española, la gran simuladora….
- 3. ETS, infectocontagiosa, sistémica. Ag. Causal > Treponema Pallidum. Evolución > Aguda o Crónica. Piel, mucosas, anexos. Chancro(sitio de inoculación)>septicemia + lesiones sec. No se trata = crónica.
- 4. África subsahariana: 4 000 000 Sur y sureste de Asia: 4 000 000 Latinoamérica y el Caribe: 3 000 000 Norte de África y Oriente Medio: 370 000 Europa Occidental: 140 000 Europa del este y Asia Central: 100 000 Norteamérica: 100 000 Australia y Nueva Zelanda: 10 000 OMS = 12 millones c/año Este de Asia y Pacífico: 240 000
- 5. EPIDEMIOLOGIA MODO DE TRANSMISIÓN 15 a 34 años Niños sospechar violaciones Mundial: Hombre México: ↑Mujeres. Embarazo: Sífilis congénita
- 6. Grupos de alto riesgo Jóvenes antes del matrimonio Estudiantes universitarios Emigrantes Viajeros Marinos Homosexuales Sexoservidoras Drogadictos Afroamericanos Riesgo X pareja infec.:10-60% Pxs. con VIH o SIDA: 30%
- 7. Incidencia anual sífilis congénita = 1 575 000 X año = 500 000 abortos o muertes fetales Consecuencia de sífilis materna X año = 500 000 prematuros > sífilis congénita.
- 8. PATOGENIA T. Pallidum Orden: espiroquetas Género: treponema T:5-20 μm X 0.1-0.2 μm 24 espirales Mov. Longitudinales y rotantes Anaerobio Genoma pequeño Sensible a cond. Ambientales Muy infecciosa No resiste a la desecación Penetración por una grieta de la piel o mucosas
- 9. SIFILIS Periodo de incubación de 10 a 90 días Lesión primaria (chancro de inoculación, aprox. 21 días) Periodo secundario Periodo latencia 2-3 meses Periodo terciario 6 semanas
- 10. CLÍNICA PERIODO DE INCUBACIÓN Manifestaciones clínicas de la sífilis adquirida SIFILIS Temprana -Primaria -Secundaria - Latente Temprana Tardía -Terciaria sintomática -Latente Tardía 2 a 4 semanas Promedio 10 – 90 días En relación a: - Tamaño - Virulencia - Resistencia 2 años antes/después de inoculación
- 12. LESIÓN PRIMARIA 1 SEMANA DESPUÉS DURA 6 SEMANAS APROX. Sífilis secundaria Fase latente o asintomática
- 13. SECUNDARISMO Diseminación hematógena del T. pallidum Las lesiones cutáneas de la sífilis secundaria 6 - 8 semanas después de la desaparición de chancro sifilítico • Pápulas Papulocostrosa Foliculares Papuloescamosas Papuloerosivas Anulares Corimbiformes Arciformes Circinadas. Desaparecen en forma espontanea en 2 a 12 semanas sin dejar cicatriz o puede presentar lúes maligna. Roseola sifilítica: Máculas rosadas, ovaladas, no descamativas de distribución simétrica en tronco y extremidades.
- 15. condylomata lata Perionixis Alopecia en “mordidas de ratón”
- 16. Alopecia no cicatrizal en sífilis secundaria Apolillado o mordidas de raton
- 17. Recaída Sífilis tardía benigna Secundarismo
- 18. sífilis secundaria con forma úlcera necrótica en piel de abdomen y brazo VIH SÍFILIS MALIGNA Las lesiones en las mucosas Adenopatías Crecimiento de nódulos linfáticos Móviles Indolora Poco sensible Úlcera necrótica Pápulas modificadas que erosionan con rapidez
- 19. Compromiso Cardiovascular: aortitis sifílitica Compromiso Neurológico: tabes dorsal, meningo encefalitis, parálisis general Fase tardia
- 20. PERIODO ASINTOMÁTICO SÍFILIS LATENTE LATENTE TEMPRANO DETECTADO CON PRUEBAS SEROLÓGICAS LATENCIA TARDÍA POR LO GENEREAL NO CONTAGIOSA PUEDE SER CONTAGIOSA
- 21. FETO SÍFILI PRENATAL (congénita) Adquiere a través de la placenta. 16-18 SdG. Antes del 4° mes: aborto, muerte fetal, prematuridad o manifestaciones de sífilis prenatal. Temprana/Tardía
- 22. Sifilis congénita 1. Precoz ▪ CIUR ▪ Piel arrugada ▪ Exantema Ampolloso ▪ Rinitis Sanguinolenta ▪ Laringitis, adenopatias, esplenomegalia Precoz No Tratada ▪ 25-30% obitos ▪ 25-30% Mortinatos ▪ 40% Síflis sintomática tardia
- 23. MANIFESTACIONES CLÍNICAS SÍFILIS PRENATAL TEMPRANA Nacimiento > 2 años Sintomática. Latente: sin manif. clínicas, sero- positividad y prueba de LCR (-)
- 24. SIFILIS CONGÉNITA Las lesiones mucocutáneas de sífilis congénita temprana se caracteriza por erupción vesiculoampollar, que puede estar presente al nacer, erupción maculopapulosa o papuloescamosa, lesiones condilomatosas, placas en mucosas o descarga nasal o coriza.
- 25. SIFILIS CONGÉNITA En la sífilis congénita temprana pueden presentarse otras anormalidades como: laringitis, dolor en los huesos, hepatoesplenomegalia, enfermedad renal y alteraciones del sistema nervioso central.
- 26. MANIFESTACIONES CLÍNICAS SÍFILIS CONGÉNITA TARDÍA TRIADA DE HUTCHIN- SON SORDERA (VIII P.C) QUERATITIS INTERSTICIAL DIENTES DE HUTCHINSON 2 años en adelante Neurosífilis, oculopatía, etc. Cicatrices = estigmas.
- 27. SIFILIS CONGÉNITA Sífilis congénita tardía. Se presenta a partir de los 2 años de edad y comprende las secuelas llamadas estigma sifilítico. Las manifestaciones son: queratitis intersticial, molares de Mulberry y los incisivos de Hutchinson. Los estigmas más frecuentes son: dientes de Hutchinson, atrofia del nervio óptico, tibia en sable, rágades peribucales y articulación de Charcot.
- 28. 2. Tardia 60% son asintomaticas Diagnóstico es serológico Queratitis Intersticial, neurosífilis, tabes Estigma sifilíticos Sordera Nariz en silla de montar Dientes en sierra Tibia en sable Queratitis intersticial
- 30. EN CUALQUIER PERIODO: DIAGNÓSTICO DE LA SÍFILIS RELACIONES SEXUALES EPIDEMIOLOGÍA E HISTORIA MANIFESTACIONES CLÍNICAS ÚLCERA INDOLORA TIPO DE LESIONES PRESENTES PÁPULAS EROSIVAS PÁPULAS ESCAMOSAS LESIONES PALMO PLANTARES CRECIMIENTO NÓDULOS LINFÁTICOS Toda úlcera genital hace sospechar en sífilis PRUEBAS DE DIAGNÓSTIC O
- 31. DATOS HISTOPATOLÓGICOS…. Reacción liquenoide + degeneración de la basal Incontinencia del pigmento Exocitosis Imagen psoriasiforme Cambios vasculares con células endoteliales prominentes Incluso un aspecto de linfoma. Infiltrado linfocitico mínimo + algunas células plasmáticas en la dermis papilar, alrededor de pequeños vasos. Proceso inflamatorio profundo + infiltrado mononuclear perianexial.
- 32. PRUEBA IRREFUTABLE PARA EL DIAGNOSTICO Presencia de T. pallidum Alrededor de vasos o en la unión dermoepidermica. Se tiñe con dificultad Se usan impregnaciones argenticas 1. Tinción de Warthin-Starry 2. Tinción de Steiner Métodos de inmunohistoquimica e inmunofluorescencia indirecta.
- 33. DX DE LABORATORIO Sífilis temprana > etapa de chancro > búsqueda de treponema > microscopia de campo oscuro o por inmunofluorescencia > raspado suave de la lesión / punción de ganglio linfático agrandado. Sífilis secundaria > dos pruebas serológicas: 1. No treponemicas 2. Treponemicas.
- 34. Sensibilidad = no solo la sífilis primaria, también secundaria Reacciones reaginicas inespecíficas, detectan anticuerpos contra cardiolipina VDRL S:78-100% E:98-100%. RPR (reagina plasmática rápida) S:86-100% E:93-98%.
- 35. Mayor S/E NO diferencia entre personas con sífilis activa (no tratada) y las que ya fueron tratadas con éxito. Prueba de hemaglutinación para Treponema pallidum ( TPHA) Aglutinación de partículas de Treponema pallidum (TPPA) S:85-100% E:98-100%,
- 36. Sífilis primaria, secundaria y latente precoz Una sola dosis 2’400.000 U.I. IM TRATAMIENTO
- 37. Régimen alternativo Dosis: 1.2millones UI IM c/24hrs X 10 días. TRATAMIENTO
- 38. Sífilis latente tardía o sintomatica Dosis: 2’400.000 UI IM 1xSem X 3Sem TRATAMIENTO
- 39. Régimen alternativo Dosis: 1.2millones UI IM c/24hrs X 20 días. TRATAMIENTO
- 40. Sífilis tardía latente o sintomática. Dosis: 100mg VO C/12hrs X 30 días TRATAMIENTO MUJERES NO GESTANTES ALÉRGICAS Sífilis primario y secundaria o temprana latente. Dosis: 100mg VO C/12hrs X 14 días
- 41. Sífilis tardía latente o sintomática. Dosis: 500mg VO C/6hrs X 30 días TRATAMIENTO MUJERES GESTANTES ALÉRGICAS Sífilis primario y secundaria o temprana latente. Dosis: 500mg VO C/6hrs X 14 días
- 42. TRATAMIENTO SÍFILIS CONGÉNITA 50 000 UI/kg IC c/12hrs los primeros 7 días de vida. Despues c/8hrs X 10 días 100 000-150 00 UI/kg/día PENICILINA G SODICA CRISTALINA Penicilina G procainica, 50 000 UI/kg/dia IM x10 dias.
- 43. Sífilis congênita, niños de dos o mas años: Penicilina G sódica cristalina 200 000 a 300 000 UI/kg/dia IM o IV, administrada como 50 000 UI/kg/dosis cada 4 a 6 h durante 10 a 14 días. Pacientes después del primer mes de vida alergicos a la penicilina: Eritromicina, 7.5 a 12.5 mg/kg por vía oral, cuatro veces al dia durante 30 días.
- 44. Una vez terminado el tratamiento Pruebas de VDRL 3 meses 6 meses 1 año
- 45. BLENORRAGIA... Gonorrea, purgación, gota militar….
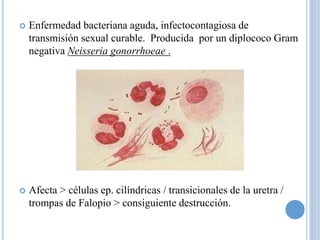
- 46. Enfermedad bacteriana aguda, infectocontagiosa de transmisión sexual curable. Producida por un diplococo Gram negativa Neisseria gonorrhoeae . Afecta > células ep. cilíndricas / transicionales de la uretra / trompas de Falopio > consiguiente destrucción.
- 47. Transmisión > Frec. contacto sexual. Varón a mujer 50% X contacto sexual Bucofaringea 20% Durante el embarazo 10%
- 48. Infección del tracto genitourinario inferior sin absceso periuretral o de la glándula accesoria. Infección del tracto genitourinario inferior con absceso periuretral y de gland. Accesorias. Pelviperitonitis y otras infecciones gonocócicas. Infección del ano y del recto.
- 49. CUADRO CLÍNICO… Varones: Uretritis aguda + disuria + exudado purulento = 75% Rara vez turbio o mucoide. Asintomático = 4% Ausencia de tx oportuno Infección ascendente Epididimitis Orquiepididimitis Prostatitis Abscesos uretrales Estenosis de la uretra. Sx’s = 2-5 días / contacto
- 50. Mujeres/Varones Homosexuales y Bisexuales + frecuencia infección bucofaríngea, rectal o ambas, tmb asintomáticos o proctitis aguda. Mujeres: Secreción vaginal anormal Hemorragia postcoito Disuria Inf. primaria en endocervix + inf. uretral concomitante = 70-90% De no tratarse, puede provocar la enfermedad inflamatoria pélvica que causa problemas de infertilidad y en el embarazo. La gonorrea puede pasar de la madre al bebé durante la gestación.
- 51. DIAGNOSTICO… TOMA DE MUESTRAS Varón > Uretra Varón homosexual > Uretra / Recto Mujeres > Uretra / Cuello Uterino / G. de Skenne y Bartholin / Recto. 1° Antes de primer micción, 2° > 1 hora Comprueba: Tincion de Gram / Medio Thayer- Martin / LCR / PCR
- 52. DX DIFERENCIAL… Uretritis por Chlamydia Mycoplasma Trichomonas vaginalis Balanitis
- 53. TRATAMIENTO Neisseria gonorrhoeae es capaz de desarrollar resistencia frente algunos antibióticos y muchas cepas son resistentes a la penicilina. El régimen recomendado consta de cualquiera de los medicamentos que siguen: Ciprofloxacina, 500 mg por via oral Ceftriaxona, 125 mg por via IM Cefixima, 400 mg por via oral Espectinomicina, 2 g por via IM Todas como dosis unica. La ciprofloxacina esta contraindicada en el embarazo.
- 54. Coexistencia con infección por Chlamydia trachomatis, dar tratamiento para ambas: Doxiciclina, 100 mg VO, 2 veces al día x 7 días Azitromicina, 1g VO, dosis única El régimen alternativo: Amoxicilina, 500 mg VO, 3 veces x dia Eritromicina, 500 mg VO, 4 veces al dia Ofloxacina, 300 mg VO, 2 veces al dia Tetraciclina, 500 mg por VO, 4 veces al dia, Todas durante siete días. La doxiciclina y otras tetraciclinas están contraindicadas durante el embarazo y la lactancia.
- 56. Uretritis Pareja • Con uretritis • Con múltiples parejas Sensibilidad a químicos • Espermaticidas • Lubricantes • Cremas • Espumas Uso de sondas uretrales por tiempo prolongado EPIDEMIOLOGÍA
- 57. Virus de Herpes simple y Citomegalovirus Trichomona Vaginalis (17%) Ureaplasma urealyticum (15- 25%) Micoplasma geniatum (25%) Chlamydia Trachomatis (40%)
- 58. Exudado uretral inflamatorio Secreción más escasa Menos purulenta Disuria Polaquiuria (<2 horas) Nicturia Dispareunia MANIFESTACIONES CLÍNICAS Uretritis no gonocócica
- 59. DIAGNÓSTICO Confirmar que existe uretritis Examinar el exudado uretral, la tinción de gram y el recuento de polimorfonucleares Examinar la 1ª parte de la micción Volver a explorar al paciente a 1ª hora Diagnóstico de gonococia Tinción de gram del exudado Realizar cultivo Tratamiento en una sola dosis Diagnóstico por microscopía
- 60. Chlamydia y Mycoplasma DIAGNÓSTICO Exudado uretral masculino
- 61. De uretritis no gonocócica Tetraciclinas o quinolonas (1 semana) Azitromicina (una sola dosis) De uretritis de etiología desconocida Tetraciclina De la pareja Búsqueda y seguimiento de los contactos sexuales TRATAMIENTO
- 63. Evaluar al paciente de 1 a 3 semanas después del tratamiento Manejo de los casos recidivantes Comprobar el cumplimiento del tratamiento Repetir estudios microbiológicos Evaluación de la pareja Realizar otro tratamiento TRATAMIENTO