Mtica
- 1. ¿Qué antiagregante elegir en los SCA? Dr Marcelo Trivi Jefe de Cardiología Clínica ICBA
- 2. ¿Qué antiagregante elegir en los SCA? • ¿Se presenta este interrogante en la práctica clínica? • ¿Siguen habiendo eventos trombóticos fuera de la fase aguda? • ¿Cuál es la diferencia en el mecanismo de acción en la plaqueta y en el metabolismo? • Estudios comparativos de antiagregantes • Recomendaciones de las guías
- 3. ¿Qué antiagregante elegir en los SCA? • ¿Se presenta este interrogante en la práctica clínica? • ¿Siguen habiendo eventos trombóticos fuera de la fase aguda? • ¿Cuál es la diferencia en el mecanismo de acción en la plaqueta y en el metabolismo? • Estudios comparativos de antiagregantes • Recomendaciones de las guías
- 4. Caso Clínico • Varón 49 años • Fumador 30 cigarrillos diarios • Divorciado • Discusión acalorada durante reunión de consorcio • Angor prolongado de 2 horas de evolución • Arriba en ambulancia
- 5. ECG INGRESO POST CVE
- 6. CCG
- 7. El Arsenal Antitrombótico ¿Qué le damos a nuestro paciente?
- 8. ¿Qué antiagregante elegir en los SCA? • ¿Se presenta este interrogante en la práctica clínica? • ¿Siguen habiendo eventos trombóticos fuera de la fase aguda? • ¿Cuál es la diferencia en el mecanismo de acción en la plaqueta y en el metabolismo? • Estudios comparativos de antiagregantes • Recomendaciones de las guías
- 9. ¿Siguen teniendo problemas los SCA? Registro ACCESS: Mortalidad a los 12 meses. Todos SCASST SCACST SCA Latinoamérica Africa del Sudáfrica Oriente medio Norte (Maghreb) *p<0.05 para SCASST vs SCACSST
- 10. Registro ACCESS: Causas de Mortalidad. Todos SCASST (n=398) SCACST (n=454) (n=852) Desconocido IAM fatal Stroke fatal NO CV Otras CV
- 11. Registro ACCESS: Eventos a los 12 meses. Muerte CV * Stroke no fatal IAM no fatal Sangrado * End Point combinado *+ End Point combinado + revasclarización *p<0.05 para SCASST vs SCACSST +End Point: muerte CV, stroke o IM no fatal
- 12. Mortalidad luego un evento coronario agudo (datos de EE.UU.) Porcentaje de individuos que fallecerán 1 y 5 años después de un evento coronario agudo Dentro de los 5 años post-primer IM 40-69 años 70 años % que fallecerá Dentro de 1 año post-primer IM Hombres Hombres Mujeres Mujeres Hombres Hombres Mujeres Mujeres blancos negros blancas negras blancos negros blancas negras Lloyd-Jones D, et al. Circulation. 2010;121:e46-e215.
- 13. GRACE UK-Bélgica: Subestimado y sub-reconocido: Consecuencias a largo plazo del SCA Total Mortalidad total Muerte n= 3721 a 5 años hospitalaria n= 736 (20%) N= 129 (3%) STEMI (1403) 269 (19%) 88 (6%) No-STEMI (1170) 262 (22%) 36 (3%) AI (850) 148 (18%) 4 (1%) “La morbimortalidad a largo plazo de los SCA es alta, y persiste una significativa mortalidad tardía que ha sido subestimada. Los hallazgos subrayan la importancia de perseguir nuevas estrategias para disminuir este riesgo.” European Heart Journal 2010; 31: 2755–2764.
- 14. ¿Qué antiagregante elegir en los SCA? • ¿Se presenta este interrogante en la práctica clínica? • ¿Siguen habiendo eventos trombóticos fuera de la fase aguda? • ¿Cuál es la diferencia en el mecanismo de acción en la plaqueta y en el metabolismo? • Estudios comparativos de antiagregantes • Recomendaciones de las guías
- 15. Activación Plaquetaria • La activación plaquetaria puede ser estimulada mecánicamente, o bioquímicamente por distintos Epinefrina Colágeno mediadores: Trombina – Adenosin difosfato (ADP) ADP – Epinefrina P2Y12 – Colágeno AA – Trombina – Tromboxano A2 (TxA2) TxA2 • Resulta en: – Secreción de más mediadores Activación GP IIb/IIIa Puentes de fibrinógeno y químicos de activación plaquetaria y agregación plaquetaria sustancias proinflamatorias Activación GP IIb/IIa – Expresión de receptores GP IIb/IIIa, el mediador de la agregación plaquetaria Brogan 2002
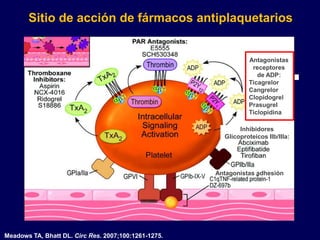
- 16. Sitio de acción de fármacos antiplaquetarios Antagonistas PAR Antagonistas Trombina receptores Inhibidores de ADP: Tromboxano: Ticagrelor Ticagrelor Aspirina Cangrelor NCX-4016 Clopidogrel Ridogrel Trombina Prasugrel S18886 TxA2 Ticlopidina Señal de activación Inhibidores intracelular Glicoproteicos IIb/IIIa: Antagonistas adhesión Meadows TA, Bhatt DL. Circ Res. 2007;100:1261-1275.
- 17. El receptor P2Y12 y la activación plaquetaria • Las plaquetas activadas secretan adenosina difosfato (ADP). • La unión de ADP al receptor P2Y12 es importante para sostener la activación y la agregación plaquetaria. – Estimula la secreción adicional de ADP – Recluta más plaquetas – Facilita la adhesión plaquetaria Davi GD, et al. N Engl J Med. 2007;357:2482-2494; Meadows TA, et al. Circ Res. 2007;100:1261-1275; Dorsam RT, et al. J Clin Invest. 2004;113:340-345.
- 18. Ticagrelor: Unión al receptor de P2Y12 • Ticagrelor es altamente selectivo por el receptor P2Y12, comparado con sus efectos sobre otros receptores P2. • A diferencia de las tienopiridinas, ticagrelor no interfiere con la unión del ADP. • Ticagrelor evita la activación del receptor P2Y12 mediada por ADP. • Al ser eliminado ticagrelor, la actividad plaquetaria se recupera. van Giezen JJJ. Eur Heart J. 2008;10 (Suppl D):D23-D29; Husted S, et al. Eur Heart J. 2006;27:1038-1047; Gurbel PA, et al. Circulation. 2009;120:2577-2585.
- 19. Ticagrelor: mecanismo de acción ADP : sitio de unión P2Y12 receptor Ticagrelor plaquetario Ticagrelor no interactúa con el sitio de unión del receptor ADP Ticagrelor unión directa al receptor P2Y12 en forma reversible: inhibe la agregación y activación plaquetaria Husted S, et al. Euro Heart J. 2006;27:1038–1047. Gurbel PA, et al. Expert Opin Drug Metab Toxicol. 2009;5(8):989–1004. Van Giezen JJ, et al. J Thromb Haemost. 2009;7:1556–1565.
- 20. Mecanismo de acción de las tienopiridinas Proporción variable de Hidrólisis por prodroga metabolizada a esterasas droga activa a través del citocromo P450 Unión covalente irreversible al receptor P2Y12 Droga activa ADP Metabolitos inactivos eliminados por Las plaquetas requieren ser reemplazadas orina/heces para retomar su actividad Meadows TA, et al. Circ Res. 2007;100(9):1261-1275; Beitelshees A, et al. Arterioscler Thromb Vasc Biol. 2006;26:1681-1683; Wiviott S, et al. Circulation. 2010; 122: 394-403; Cattaneo M. Eur Heart J. 2008;10(Suppl I):I33-I3; Ibanez B, et al. Eur Heart J. 2006:8:G.3
- 21. Ticagrelor: Una nueva clase química Rápida absorción No requiere intestinal metabolismo hepático para su actividad Unión reversible al receptor P2Y12 Husted S, et al. Cardiovasc Ther. 2009;27:259-274.
- 22. ¿Qué antiagregante elegir en los SCA? • ¿Se presenta este interrogante en la práctica clínica? • ¿Siguen habiendo eventos trombóticos fuera de la fase aguda? • ¿Cuál es la diferencia en el mecanismo de acción en la plaqueta ? • ¿Es diferente el metabolismo? • Estudios comparativos de antiagregantes • Recomendaciones de las guías
- 23. Justificación estudio ONSET/OFFSET • En SCA, es necesario obtener un efecto antiplaquetario rápido y sostenido, dado el alto riesgo de eventos trombóticos desde el inicio. • Es deseable un antiplaquetario con una reversión de su efecto relativamente rápida. • En este estudio se evalúan las propiedades farmacocinéticas de ticagrelor vs clopidogrel. Bassand JP, et al. Eur Heart J. 2007;28:1598-1660.; Plavix® [package insert]. Bridgewater, NJ: Bristol-Myers Squibb/Sanofi Pharmaceuticals Partnership;2010; Gurbel PA, et al. Circulation. 2009;120:2577-2585.
- 24. Diseño del estudio ONSET/OFFSET Carga Ticagrelor 180 mg Clopidogrel 600 mg Placebo Mantenimiento 6 semanas Ticagrelor 90 mg 2 veces/d Clopidogrel 75 mg /d Placebo Interrupción, 10 días Medición de la función plaquetaria a 0 (última dosis), 2, 4 y 8 horas después de la última dosis y en los días 1 a 3, 5, 7 y 10 luego de la última dosis Bassand JP, et al. Eur Heart J. 2007;28:1598-1660.; Plavix® [package insert]. Bridgewater, Gurbel PA, et al. Circulation. 2009;120:2577-2585. NJ: Bristol-Myers Squibb/Sanofi Pharmaceuticals Partnership;2010; Gurbel PA, et al. Circulation. 2009;120:2577-2585.
- 25. ONSET/OFFSET: Inhibición de la agregación plaquetaria % inhibición de agregación plaquetaria 88% 58 % y 52 % 41% 38% 8% semanas Dosis de carga Ultima dosis de mantenimiento Onset Mantenimiento Offset Tiempo (horas) Gurbel PA, et al. Circulation. 2009;120:2577-2585.
- 26. Conclusiones de ONSET/OFFSET • El estudio ONSET/OFFSET en pacientes con enfermedad coronaria estable, tratados con AAS, demostró que, comparado con clopidogrel: – Ticagrelor tiene un comienzo de accion más rápido; A los 30 minutos se observa un efecto antiplaquetario más significativo, (IPA 41% vs 8 % ) – Ticagrelor presenta un efecto inhibitorio mayor y sostenido durante el mantenimiento. – Ticagrelor tiene una pendiente de offset más rápida versus clopidogrel; el IPA de Ticagrelor en el día 3 es comparable a la de clopidogrel en el día 5.
- 27. Estudio RESPOND RESPOND - Circulation 2010; 121: 1188-1199.
- 28. Estudio RESPOND - Randomización Selección Randomización Período 1 Cruzamiento Período 2 14 ± 2 días 14 ± 2 días Tratamiento C (n=20) Tratamiento T (n=17) Clopidogrel 600mg/75mg Ticagrelor 180mg/90mg No respondedores (n=41) Tratamiento T (n=21) Tratamiento C (n=17) Ticagrelor 180mg/90mg Clopidogrel 600mg/75mg Visita 1 Visita 2 Visita 3 Visita 4= Visita 5 Visita 3+1 día PK/PD: PK/PD: PK/PD: PK/PD: predosis, 0.5, 1, predosis, 2, 4, 8 predosis, 0.5, 1, predosis, 2, 4, 8 2, 4, 8 horas horas post-dosis 2, 4, 8 horas horas post-dosis post-dosis post-dosis RESPOND - Circulation 2010; 121: 1188-1199.
- 29. Estudio RESPOND 100 No-Respondedores IPA (20M ADP-Induced Maximum Aggregation) Clopidogrel Ticagrelor 90 Ticagrelor Clopidogrel 80 † † 70 + * *† † 60 * ** * * * 50 * ‡ 40 * 30 20 10 0 0 .5 1 2 4 8 hr 0 2 4 8 hr 0 .5 1 2 4 8 hr 0 2 4 8 hr DIA 1 DIA 14 DIA 15 DIA 28 Periodo 1 Crossover Periodo 2 For internal use only. This document is not to be shared or distributed outside of AstraZeneca.
- 30. IPA en pacientes respondedores a clopidogrel IPA (20 µmol/L, máxima respuesta de agregación) (%) antes y después del crossover HR 0,87 (0,75-1,01) p= 0,07 HR 0,83 (0,67-1,02) HR 0,98 (0,83-1,14) p= 0,07 p= 0,76 HR 0,80 (0,65-0,98) HR 1,63 (1,07-2,48) p= 0,03 p= 0,02 hr hr hr hr Día 1 Día 14 Día 15 Día 28 Período 1 Cruzamiento Período 2 RESPOND - Circulation 2010; 121: 1188-1199.
- 31. DISPERSE Study: Mayor IPA con Ticagrelor vs Clopidogrel Clopidogrel 75 mg qd Ticagrelor 90 mg /bid Día 1 Día 14 Day 1 Day 14 100 100 80 80 60 60 40 40 20 20 2 4 8 12 2 4 8 12 24 2 4 8 12 2 4 8 12 24 Time, h Time, h Husted S. Presented at ESC 2005.
- 32. Inhibidores P2Y12 Características Clopidogrel Prasugrel Ticagrelor Clase Tienopiridina Tienopiridina Triazolopirimidina Reversibilidad Irreversible Irreversible Reversible Activación 2 pasos 1 paso Activo Comienzo 2-4 hs 30 min 30 min Duración (dias) 3-10 5-10 3-4 Días susp. Cir 5 7 5 Guías europeas SCA sin ST 2011
- 33. PLATO - diseño del estudio Pacientes con SCA con AI/NSTEMI (riesgo moderado-alto) STEMI (en caso de ICP primaria). Todos recibiendo aspirina (75-100 mg/día); tratamiento previo o no con clopidogrel; Randomizados dentro de las 24 horas del evento índice (n=18624) Clopidogrel Ticagrelor 300 mg de dosis de carga (excepto en pretratados), 180 mg de dosis de carga, luego luego 75 mg 1 vez/día de mantenimiento 90 mg 2 veces/día de mantenimiento 6-12 meses de exposición Duración promedio 277 días Endpoint primario: • Combinación de muerte CV, IM o ACV Edpoints secundarios: • Muerte CV, IM, ACV en pacientes propuestos para manejo invasivo • Mortalidad total, IM o ACV • Muerte CV, IM, ACV, isquemia recurrente, AIT o evento arterotrombótico • Componentes del criterio primario (Muerte CV, IM y ACV) • Muerte por cualquier causa Endpoint primario de seguridad: • Sangrado mayor total ICP, intervención coronaria percutánea; CV, cardiovascular; AIT, ataque isquémico transitorio, IM, infarto de miocardio, ACV: accidente cerebrovasculartransient ischemic attack . James S, et al. Am Heart J. 2009;157:599-605; Wallentin L, et al. N Engl J Med. 2009;361:1045-1057.
- 34. Endpoint primario de eficacia a lo largo del tiempo (compuesto de muerte CV, IM o ACV) 8 8 0.6% 0-30 días 1.9% 31-360 días Incidencia acumulada (%) Incidencia acumulada (%) RRA RRA 6.6 6 Clopidogrel 6 12% Clopidogrel 5.4 16% RRR RRR 5.3 4.8 4 Ticagrelor 4 Ticagrelor 2 2 (HR, 0.88; IC95%, 0.77-1.00; P=0.045) 0 (HR, 0.80; IC95%, 0.70-0.91; P<0.001) 0 0 10 20 30 31 90 150 210 270 330 Días post-randomización Días post-randomización* Nro. en riesgo Ticagrelor 9333 8942 8827 8763 8673 8543 8397 7028 6480 4822 Clopidogrel 9291 8875 8763 8688 8688 8437 8286 6945 6379 4751 *Excluyendo pacientes con algún evento primario durante los primeros 30 días Wallentin L. Presented at the European Society of Cardiology Congress 2009, Barcelona, Spain. August 29-September 2: 179. http://spo.escardio.org/eslides/view.aspx?eevtid=33&id=179 -2.
- 35. PLATO STE-SCA: Endpoint compuesto primario 10.8% 9.4% Muerte CV, IM o ACV (%) RRR 13 % STE-SCA Ticagrelor Clopidogrel HR (IC95%) = 0.87(0.75–1.01) p=0.07 Meses post-randomización Número en riesgo STE-SCA Ticagrelor 3752 3476 3424 3331 2687 2049 1675 Clopidogrel 3792 3501 3438 3356 2726 2097 1679 SCA, síndrome coronario agudo; IC, intervalo de confianza; CV, cardiovascular; HR, índice de riesgo; IM, infarto de miocardio; STE, elevación del segmento ST. Steg PG, et al. Circulation 2010;122:2131–2141.
- 36. PLATO: K-M estimates of time to secondary efficacy endpoints* Myocardial infarction Cardiovascular death 7 6.9 7 Clopidogrel Cumulative incidence (%) Cumulative incidence (%) 6 6 5.8 5 Clopidogrel 5.1 5 Ticagrelor 4 4 4.0 Ticagrelor 3 3 2 2 HR 0.84 (95% CI, 0.75-0.95) p= 0.005 HR 0.79 (95% CI, 0.69-0.91) p= 0.001 1 1 0 0 0 2 4 6 8 10 12 0 2 4 6 8 10 12 No. at Months after randomization Months after randomization risk Ticagrelor 9333 8678 8520 8279 6796 5210 4191 9333 8294 8822 8626 7119 5482 4419 Clopidogrel 9291 8560 8405 8177 6703 5136 4109 9291 8865 8780 8589 7079 5441 4364 *The rate of stroke did not differ significantly between the 2 treatment groups Wallentin L, et al. N Engl J Med. 2009;361:1045-1057.
- 37. Endpoint primario de seguridad SANGRADO MAYOR TOTAL 15 Tasa K-M estimada (% por año) Ticagrelor 11.6% 11.2% P=NS 10 Clopidogrel 5 (HR 1.04; IC95%, 0.95-1.13; P=0.43) 0 0 60 120 180 240 300 360 Días desde la primera dosis de la droga en investigación Nro. en riesgo Ticagrelor 9235 7246 6826 6545 5129 3783 3433 Clopidogrel 9186 7305 6930 6670 5209 3841 3479 *Ambos grupos incluyeron aspirina Wallentin L, et al. N Engl J Med. 2009;361:1045-1057.
- 38. TRITON-TIMI 38: PRASUGREL en SCA Todos los Pacientes con SCA Pacientes <75 años, ≥60 kg y sin Historia n=13,608 deTIA/ACV n=10,804 NNT=37 RRR=25% NNH=222 Wiviott et al Circulation. 2010 Jul 27;122(4):394-403
- 39. Endpoint de seguridad SANGRADO FATAL 0,35 0,3 0,3 Tasa K-M estimada (% por 0,30 Ticagrelor, n=9235 Clopidogrel, n=9186 0,25 0,20 año) 0,17 0,15 0,1 0,1 0,10 0,05 0,05 0,02 0 0,00 Fatal total HIC fatal Sangrado GI fatal† Otro sangrado fatal † Ticagrelor (n=9235) 20 11 0 9 Clopidogrel (n=9186) 23 2 5 16 *Ambos grupos incluyeron aspirina; †Datos de archivo, las cifras indican % de pacientes; incluye todas las HIC fatales (relacionadas o no con procedimientos). Nota: Wallentin et al reportaron sólo una HIC fatal en el grupo clopidogrel, para sangrado fatal no relacionado con procedimiento. Sin embargo, otro paciente del grupo clopidogrel sufrió una HIC fatal, posterior a extirpación de un tumor cerebral de parietal izquierdo. Se consideró relacionada con el HIC, hemorragia intracraneal; GI,procedimiento y no con la terapia del estudio [Datos de archivo-2. CSR, sec 8.2.9, p 233] gastrointestinal Wallentin L, et al. N Engl J Med. 2009;361:1045-1057; Datos de archivo-1: Table 43]
- 40. Sangrado mayor CABG y no CABG* NS NS 13 Tasa K-M estimada (% por año) 12 11.6 11.6 11.2 11.2 11 4.5 3.8 3.1 2.3 10 NoCABG NS No relacionado a P=0.006 P=0.03 procedimientos 9 7.9 7.7 8 2.8 2.2 7 NoCABG P=0.03 6 P=NS P=NS 5 4 7.4 7.9 CABG P=NS 9.0 9.3 Relacionado a 3 procedimientos 2 5.3 5.8 CABG 1 0 Ticagrelor/clopidogrel Ticagrelor/clopidogrel Ticagrelor/clopidogrel PLATO sangrado mayor TIMI sangrado mayor PLATO sangrado mayor *Ambos grupos incluyeron aspirina; Los pacientes pueden estar incluidos en más de 1 categoría de eventos. Las áreas intermedias en cada columna representan a los pacientes con un sangrado CABG y no CABG, o con un sangrado asociado al procedimiento y otro no asociado Wallentin L, et al. N Engl J Med. 2009;361:1045-1057; Datos de archivo-1. CSR bleeding. Table 11.3.2.2.4.2 G
- 41. Incidencia acumulativa de sangrado mayor (subgrupos predefinidos) cont. K-M % a Indice de riesgo (HR) Total Mes 12 P Característica (IC95%) Pacientes Ti. Cl. HR (IC95%) (Interacción) Antecedente de revascularización (CABG) 0.68 No 17,329 11.8 11.4 1.04 (0.95, 1.14) Sí 1092 7.3 7.8 0.94 (0.60, 1.49) AIT/ACV no hemorrágico previo 0.77 No 17,284 11.4 11.0 1.04 (0.95, 1.14) Sí 1136 14.6 14.9 0.99 (0.71, 1.37) Grupo de edad <65 Años 10,528 9.5 9.5 1.00 (0.87, 1.13) 0.42 ≥65 Años 7892 14.4 13.6 1.07 (0.95, 1.22) <75 Años 15,574 11.1 10.8 1.04 (0.94, 1.15) 1.00 ≥75 Años 2846 14.2 13.3 1.04 (0.84, 1.29) Sexo 0.76 Masculino 13,184 11.9 11.4 1.05 (0.94, 1.16) Femenino 5237 10.7 10.5 1.01 (0.85, 1.21) Grupo de peso <60 kg 1296 12.6 15.2 0.82 (0.60, 1.12) 0.12 ≥60 kg 17,086 11.5 10.9 1.06 (0.96, 1.16) <80 kg 8959 11.7 11.9 0.99 (0.88, 1.13) 0.35 ≥80 kg 9423 11.4 10.5 1.08 (0.95, 1.23) Antecedentes de diabetes mellitus 0.21 No 13,800 10.8 10.0 1.08 (0.97, 1.20) Sí 4621 14.1 14.8 0.95 (0.81, 1.12) Región 0.75 Asia/Australia 1692 10.6 10.8 1.03 (0.76, 1.40) América del Sur/Central 1230 15.6 13.2 1.22 (0.89, 1.66) Europa/Oriente medio/Africa 13,747 11.1 11.0 1.01 (0.91, 1.13) América del Norte 1752 12.9 12.2 1.06 (0.80, 1.40) 0.2 0.5 1.0 2.0 Ticagrelor mejor Clopidogrel mejor Wallentin L, et al. N Engl J Med. 2009;361:1045-1057 y tablas suplementarias
- 42. Eventos adversos: Eventos relacionados a bradicardia . Ticagrelor Clopidogrel Población total P (n=9235) (n=9186) Evento relacionado a bradicardia, n (%) Colocación de marcapaso 82 (0.9) 79 (0.9) 0.87 Síncope 100 (1.1) 76(0.8) 0.08 Bradicardia 409 (4.4) 372 (4.0) 0.21 Bloqueo cardíaco 67 (0.7) 66 (0.7) 1.00 Primera semana de monitoreo Ticagrelor Clopidogrel Holter, n (%) P (n=1451) (n=1415) Pausas ventriculares ≥3 segundos 84 (5.8) 51 (3.6) 0.01 Pausas ventriculares ≥5 segundos 29 (2.0) 17 (1.2) 0.10 Ticagrelor Clopidogrel Monitoreo Holter a 30 días, n (%) P (n=985) (n=1006) Pausas ventriculares ≥3 segundos 21 (2.1) 17 (1.7) 0.52 Pausas ventriculares ≥5 segundos 8 (0.8) 6 (0.6) 0.60 Wallentin L, et al. New Engl J Med. 2009;361:1045–1057.
- 43. Eventos adversos: DISNEA • Mayor reporte en pacientes recibiendo ticagrelor que clopidogrel (13.8% vs 7.8%; P<0.001) – La mayoria de los episodios con una duración menor a una semana – La disnea asociada a ticagrelor fue generalmente leve a moderada • 1 de 9 pacientes discontinuaron la droga de estudio debido a disnea (0.9% vs 0.1%, P<0.001) • La mayor frecuencia de disnea con ticagrelor no se ha asociado con ningún efecto deletereo en la función cardiaca y pulmonar comparado con clopidogrel Wallentin L, et al. N Engl J Med. 2009;361:1045-1057; Storey R, et al. JACC. 2010;55(Suppl 1):A108.E1007.
- 44. ¿Qué antiagregante elegir en los SCA? • ¿Se presenta este interrogante en la práctica clínica? • ¿Siguen habiendo eventos trombóticos fuera de la fase aguda? • ¿Cuál es la diferencia en el mecanismo de acción en la plaqueta y en el metabolismo? • Estudios comparativos de antiagregantes • Recomendaciones de las guías
- 45. ESC Guidelines on myocardial revascularization 2010 European Heart Journal 2010; 31: 2501-2555.
- 46. ESC Guidelines on myocardial revascularization 2010 European Heart Journal 2010; 31: 2501-2555.
- 47. European Heart Journal 2011; 32: 2999-3054.
- 48. Guías ESC - SCA sin elevación del segmento ST Debiera administrarse aspirina a todos los pacientes sin contraindicaciones, a I A una dosis de carga inicial de150–300 mg, y una dosis de mantenimiento a largo plazo de 75–100 mg por día, independientemente de la estrategia de tratamiento. Se recomienda ticagrelor (dosis de carga de 180 mg, mantenimiento 90 mg dos veces/día) para todos los pacientes de moderado a alto riesgo de I B eventos isquémicos (ej. troponinas elevadas), independientemente de la estrategia de tratamiento inicial e incluyendo aquellos pretratados con clopidogrel (el cual debe ser discontinuado cuando se inicie ticagrelor). Se recomienda prasugrel (dosis de carga de 60 mg, mantenimiento 10 mg/día) para los pacientes vírgenes de inhibidores P2Y12 (especialmente diabéticos) en los que su anatomía coronaria sea conocida y que esten I B procediendo a una angioplastia, excepto que exista un alto riesgo de sangrado amenazante para la vida u otra contraindicación. Se recomienda clopidogrel (dosis de carga de 300 mg, mantenimiento 75 mg/día) para pacientes que no puedan recibir ticagrelor o prasugrel. I A
- 49. Elección de la Terapia antiplaquetaria luego de un SCA - Para pacientes en el primer año luego de un SCA no sometidos a PCI : • Se recomienda terapia antiplaquetaria dual (ticagrelor 90 mg dos por día más bajas dosis de aspirina, 75-100 mg diarios o clopidogrel 75 mg día más bajas dosis de aspirina 75-100 mg día. (Grado 1B) . • Se sugiere ticagrelor 90 mg dos veces /día más baja dosis de aspirina en lugar de clopidogrel 75 mg diarios más baja dosis de aspirina (Grade 2B) . - Para pacientes en el primer año luego de un SCA sometidos a PCI con stent : • Se recomienda terapia antiplaquetaria dual (ticagrelor 90 mg dos por día más bajas dosis de aspirina, 75-100 mg diarios o clopidogrel 75 mg día más bajas dosis de aspirina 75-100 mg día o prasugrel 10 mg diarios más baja dosis de aspirina. (Grade 1B). . • Se sugiere ticagrelor 90 mg dos veces /día más dosis baja de aspirina en lugar de clopidogrel 75 mg día más baja dosis de aspirina (Grade 2B) . CHEST 2012; 141(2) (Suppl):7S–47S (febrero 2012)
- 50. European Heart Journal Advance Access published May 3, 2012 doi:10.1093/eurheartj/ehs092
- 51. Desde 2007, la duración recomendada de la terapia antiplaquetaria dual post SCA en las diferentes guías es de un año PCI ACC/AHA/SCAI I BMS or DES – at least 12 months 2009 Update IIb ADP blockade beyond 15 months may be considered in patients with DES NSTE- ACC/AHA I Conservative – at least 1 month and up to 12 ACS 2007 Update [see 2009 PCI Update] ESC 2007 Ia Clopidogrel should be maintained for 12 mos unless there is an excessive risk of bleeding STEMI ACC/AHA I Clopidogrel for at least 14 days (Class I) 2007 Update IIa Maintenance with clopidogrel ( eg, 1 year) is reasonable ESC 2008 IIa Clopidogrel for 12 months in all patients irrespective of acute treatment
- 52. Conclusiones • Los pacientes con SCA siguen siendo de riesgo, tanto en la etapa hospitalaria como durante el 1er año. • Debe seleccionarese el mejor tratamiento antitrombótico con menor riesgo hemorrágico de los disponibles. • El Ticagrelor es el mejor antiagregante plaquetario de los disponibles para el tratamiento de los SCA (opinión personal). • : 5
- 53. Ventajas del Ticagrelor (mi visión personal) • Comienzo de acción rápido • Reversibilidad • Sin necesidad de bioactivación (todos responden) • Reduce los eventos trombóticos sin aumentar el riesgo hemorrágico • Reduce la mortalidad en los SCA
Notas del editor
- #9: Clopidogrel has a slow onset of action (up to 8 hours)[Plavix PI 2010:A] and a slow return to restoration of platelet function (7-10 days)[Gurbel 2009:J]Clinical pharmacology and dose-finding studies have suggested ticagrelor has a faster onset and IPA versus clopidogrel[Husted 2006: E;Storey2007:A]The ONSET/OFFSET study was performed to compare the antiplatelet effect of ticagrelor with clopidogrel[Gurbel 2009:H]Gurbel PA, et al. Circulation. 2009;120:2577-2585. Plavix(R)[package insert]. Bridgewater, NJ: Bristol-Myers Squibb/Sanofi Pharmaceuticals Partnership;2010.Husted S, et al. Eur Heart J. 2006;27:1038-1047.Storey RF, et al. J Am Coll Cardiol. 2007;50:1852-1856.
- #10: ONSET/OFFSET was a randomized, multicenter, double-blind, double-dummy, parallel-group study (n=123)[Gurbel 2009:L,I]Patients aged greater than or equal to 18 years with documented stable CAD who were on aspirin therapy (75-100 mg once daily) were enrolled[Gurbel 2009:L]After screening/washout period of up to 21 days (visit 1), patients were randomized at visit 2[Gurbel 2009:I]An initial loading dose of ticagrelor (180 mg), clopidogrel (600 mg), or placebo was given after randomization followed by a maintenance administration (90 mg of ticagrelor or placebo) in the evening with a 12-hour interval between dosing. Patients then received maintenance treatment for 6 weeks (ticagrelor 90 mg twice daily, clopidogrel 75 mg once daily, or placebo), followed by a 10-day drug offset period, during which patients received a final dose of the study drug on the first day of the offset period (time: 0 hours)[Gurbel 2009:I]Platelet function testing was performed at predosing, throughout the study period up to 24 hours after the loading, and after the last dose up to 10 days[Gurbel 2009:I]IPA primary endpoints were chosen because they are typically assessed in studies of platelet inhibition in ACS patients[Gurbel 2009:K]The treatment groups were evenly balanced and consisted predominantly of white men aged 41 to 83 years[Gurbel 2009:M]There were no clinically significant differences between groups[Gurbel 2009:N]45% of the total population had a prior MI[Gurbel 2009:N] and were, therefore, post-ACSGurbel PA, et al. Circulation. 2009;120:2577-2585.
- #12: The phase 2 ONSET/OFFSET trial data showed that in patients with stable CAD on aspirin therapy:Ticagrelor has a more rapid onset than clopidogrel (41% vs 8% IPA at 30 min; P<0.0001)The greater inhibitory effect of ticagrelor is sustained during maintenance therapy (P<0.0001 at all times)Ticagrelor has a significantly faster offset versus clopidogrel (P<0.0001)Results were achieved using ticagrelor 180-mg loading dose followed by 90 mg twice daily, compared with clopidogrel 600-mg loading dose followed by 75 mg once daily (although this clopidogrel dose is higher than those recommended in guidelines, it is consistent with clinical practice in some areas)This was a phase 2 study and the ticagrelor label will be based on the data from the phase 3 outcomes trial (PLATO) and reflect the results seen in PLATO CABG patients
- #44: The PLATO dyspnea substudy enrolled 199 patients from PLATO, excluding those with advanced lung disease, CHF or recent CABG[Storey 2010:A]From 30-40 days after PLATO randomization, these patients had pulse oximetry (SpO2), spirometry (FEV1, FVC, FEF25-75; pre- and 20 minutes post inhaled beta-agonist), and lung volumes (TLC, FRC, RV and diffusion capacity DLCOSB)Tests were repeated within 10 days prior to discontinuation, and 20-30 days after discontinuation of study medicationSix ticagelor and 8 clopidogrel patients experienced dyspnea[Storey 2010:A]After mean treatment of 31 days, no differences were seen between groups on pulmonary function At the end of treatment (mean 211 days) and after discontinuation of medication (mean 32 days after last dose), there was no evidence of pulmonary function change in either groupDyspnea seen in patients receiving ticagrelor was usually mild to moderate in intensity and often resolved on continued treatment[Storey 2009:A] Storey RF, et al. J Am Coll Cardiol. 2010;55(Suppl 1):A108.E1007.Notes reference: Storey RF, et al. Circulation. 2009;120:S1145.






















![Justificación estudio ONSET/OFFSET
• En SCA, es necesario obtener un efecto antiplaquetario rápido y
sostenido, dado el alto riesgo de eventos trombóticos desde el
inicio.
• Es deseable un antiplaquetario con una reversión de su efecto
relativamente rápida.
• En este estudio se evalúan las propiedades farmacocinéticas de
ticagrelor vs clopidogrel.
Bassand JP, et al. Eur Heart J. 2007;28:1598-1660.; Plavix® [package insert]. Bridgewater,
NJ: Bristol-Myers Squibb/Sanofi Pharmaceuticals Partnership;2010; Gurbel PA, et al. Circulation. 2009;120:2577-2585.](https://image.slidesharecdn.com/mtica-120822194730-phpapp01/85/Mtica-23-320.jpg)
![Diseño del estudio
ONSET/OFFSET
Carga
Ticagrelor 180 mg Clopidogrel 600 mg Placebo
Mantenimiento 6 semanas
Ticagrelor 90 mg 2 veces/d Clopidogrel 75 mg /d Placebo
Interrupción, 10 días
Medición de la función plaquetaria a 0 (última dosis), 2, 4 y 8 horas después
de la última dosis y en los días 1 a 3, 5, 7 y 10 luego de la última dosis
Bassand JP, et al. Eur Heart J. 2007;28:1598-1660.; Plavix® [package insert]. Bridgewater,
Gurbel PA, et al. Circulation. 2009;120:2577-2585.
NJ: Bristol-Myers Squibb/Sanofi Pharmaceuticals Partnership;2010; Gurbel PA, et al. Circulation. 2009;120:2577-2585.](https://image.slidesharecdn.com/mtica-120822194730-phpapp01/85/Mtica-24-320.jpg)














![Endpoint de seguridad
SANGRADO FATAL
0,35
0,3 0,3
Tasa K-M estimada (% por
0,30 Ticagrelor, n=9235
Clopidogrel, n=9186
0,25
0,20
año)
0,17
0,15
0,1 0,1
0,10
0,05
0,05 0,02
0
0,00
Fatal total HIC fatal Sangrado GI fatal† Otro sangrado fatal †
Ticagrelor (n=9235) 20 11 0 9
Clopidogrel (n=9186) 23 2 5 16
*Ambos grupos incluyeron aspirina; †Datos de archivo, las cifras indican % de pacientes; incluye todas las HIC fatales (relacionadas o
no con procedimientos).
Nota: Wallentin et al reportaron sólo una HIC fatal en el grupo clopidogrel, para sangrado fatal no relacionado con procedimiento. Sin
embargo, otro paciente del grupo clopidogrel sufrió una HIC fatal, posterior a extirpación de un tumor cerebral de parietal izquierdo.
Se consideró relacionada con el
HIC, hemorragia intracraneal; GI,procedimiento y no con la terapia del estudio [Datos de archivo-2. CSR, sec 8.2.9, p 233]
gastrointestinal
Wallentin L, et al. N Engl J Med. 2009;361:1045-1057; Datos de archivo-1: Table 43]](https://image.slidesharecdn.com/mtica-120822194730-phpapp01/85/Mtica-39-320.jpg)











![Desde 2007, la duración recomendada de la terapia
antiplaquetaria dual post SCA en las diferentes guías
es de un año
PCI ACC/AHA/SCAI I BMS or DES – at least 12 months
2009 Update
IIb ADP blockade beyond 15 months may be
considered in patients with DES
NSTE- ACC/AHA I Conservative – at least 1 month and up to 12
ACS 2007 Update [see 2009 PCI Update]
ESC 2007 Ia Clopidogrel should be maintained for 12 mos
unless there is an excessive risk of bleeding
STEMI ACC/AHA I Clopidogrel for at least 14 days (Class I)
2007 Update
IIa Maintenance with clopidogrel ( eg, 1 year) is
reasonable
ESC 2008 IIa Clopidogrel for 12 months in all patients
irrespective of acute treatment](https://image.slidesharecdn.com/mtica-120822194730-phpapp01/85/Mtica-51-320.jpg)

