Pathologie-Chirurgicale-et-Soins-Infirmiers-1-pptx-1.pptx
- 1. Mme Latifa GHAZIANI Mai 2025 PATHOLOGIE CHIRURGICALE ET SOINS INFIRMIERS Etudiants de S3 de l’option Infirmier polyvalent Les infections cutanées bactériennes courantes
- 2. Objectifs du module • Acquérir les connaissances indispensables à la compréhension des pathologies chirurgicales (étiologies, symptomatologies et les complications) • Contribuer au diagnostic d’une affection chirurgicale ; • Assurer une prise en charge globale et élaborer un plan de soins infirmiersd’un patient atteint de l’une des pathologies chirurgicales en adoptant une démarche de soins personnalisée et adaptée ; • Informer, éduquer et motiver les malades atteints d’une affection chirurgicale et leurs familles en fonction de leurs besoins ; • Préparer le matériel, la salle d’opération et le malade pour une opération chirurgicale; • Accueillir et installer le malade sur la table d’opération ; • Œuvrer pour la sécurité de l’opéré au niveau du bloc opératoire ; • Assurer la surveillance d’un patient en post opératoire.
- 3. Méthodes d'enseignement/ apprentissage Exposés interactifs Travaux de recherche en groupes Cas cliniques Évaluation Contrôle continu (QCM+ travaux de recherche ) Examen de fin de semestre (QCM ou étude de cas) Pathologie Chirurgicale et Soins Infirmiers
- 4. Plan I. Rappel de quelques définitions II. Les infections cutanées bactériennes courantes 1. Les furoncles 2. L'anthrax 3. les abcès 4. LES PANARIS 5. Les Phlegmon 6. les gangrènes
- 5. I. Rappel de quelques définitions
- 6. I. Rappel de quelques definitions : Pathologie Chirurgicale La pathologie c’est la discipline médicale qui étudie les maladies. Chirurgie : Discipline médicale spécialisée dans le traitement des maladies et des traumatismes, qui consiste à pratiquer, manuellement et à l'aide d'instruments, des actes opératoires.
- 7. Quelques definition : Les soins infirmiers • les soins autonomes et collaboratifs; • Prodigués aux individus de tous âges, aux familles, aux groupes et aux communautés; malades ou en bonne santé; • Comprennent : la promotion de la santé, la prévention des maladies, les soins aux personnes malades, handicapées ou en fin de vie. La défense des intérêts, la promotion d’un environnement favorable, la
- 8. Quelques définitions : Symptôme Une manifestation subjectives d'une maladie ou d'un processus pathologique, tel qu'exprimé par le patient. Signe Un signe médical (signe clinique) est une manifestation objective d'une pathologie, relevée par le médecin lors d'une consultation. Souffle cardiaque
- 9. Quelques définitions : Diagnostic • la démarche par laquelle le médecin, va déterminer l'affection dont souffre le patient, et qui va permettre de proposer un traitement. • Typiquement, le diagnostic se déroule en 2 étapes : L’anamnèse (ou histoire de la maladie) L’examen physique (appelé aussi examen clinique Il peut se compléter d'examens complémentaires,
- 10. inflammation L'inflammation est la réponse des tissus vivants, vascularisés, à une agression. Cette réponse fait intervenir des phénomènes d'immunité - c'est à dire de résistance aux agressions. Inflammation n'est pas synonyme d'infection Signes cliniques : • Rougeur • Chaleur • Douleur • Œdème • Diminution de la mobilité du tissus atteint
- 11. infection Définition : Pénétration dans un organisme, d’un agent étranger (virus, parasite, bactérie, champignon) capable de s’y multiplier et d’y induire des lésions pathologiques. L'infection est une interaction entre trois variables la virulence de l’organisme pathogène, la résistance de l'hôte et la concentration d'organismes pathogènes injectés Signes cliniques – Hyperthermie – Frissons – Sueurs – Myalgies – Arthralgies – Signes fonctionnels viscéraux
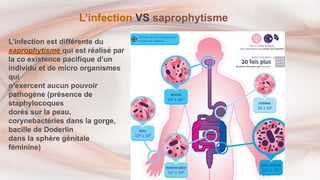
- 12. L’infection VS saprophytisme L’infection est différente du saprophytisme qui est réalisé par la co existence pacifique d’un individu et de micro organismes qui n’exercent aucun pouvoir pathogène (présence de staphylocoques dorés sur la peau, corynebactéries dans la gorge, bacille de Doderlin dans la sphère génitale féminine)
- 13. II. Les infections chirurgicales : Les furoncles
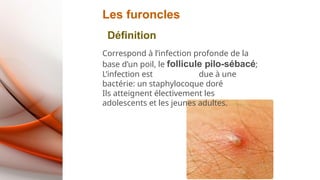
- 14. Les furoncles Définition Correspond à l’infection profonde de la base d’un poil, le follicule pilo-sébacé; L’infection est due à une bactérie: un staphylocoque doré Ils atteignent électivement les adolescents et les jeunes adultes.
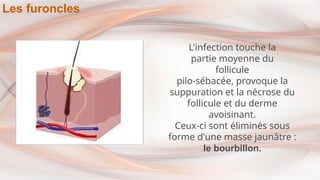
- 15. L'infection touche la partie moyenne du follicule pilo-sébacée, provoque la suppuration et la nécrose du follicule et du derme avoisinant. Ceux-ci sont éliminés sous forme d'une masse jaunâtre : le bourbillon. Les furoncles
- 16. Etiologies et facteurs favorisants • L’infection est due à des bactéries dites pyogènes, qui pénètrent soit directement dans la peau, soit en étant véhiculées par la circulation sanguine. • La bactérie la plus fréquente c'est le staphylocoque doré (aureus) Les facteurs de risque sont divers : – Diabète sucré - Faiblesse immunitaire – Mauvaise hygiène corporelle; – Frottements répétés: surtout au niveau des épaules, des cuisses ou des fesses; – Prise de corticoïdes au long court. Les furoncles
- 17. Les signes cliniques: • Au début : un bouton rouge situé autour d’un poil cutané, dur, chaud et douloureux apparaît sur la peau • En 3 à 4 jours le furoncle est constitué : Très douloureux, renferme une masse très dure, surmontée d’un point jaunâtre • Au 5ème la pellicule jaunâtre se rompt : - la douleur tend à diminuer; Ulcération sécrétant un peu de pus et au fond on aperçoit un amas verdâtre : le bourbillon. • Fièvre, frissons et gonflement des ganglions lymphatiques de proximité (à un stade avancé). Les furoncles
- 18. La localisation • Le furoncle qui peut être unique ou multiple se situe généralement sur le visage, le cou, le dos, les cuisses, la nuque, les épaules ou les fesses. Mais les aisselles, le pubis et l’anus peuvent également être affectés. En bref c'est les régions contenant des poils et qui sont sujettes à des frictions sont plus à risque. Les furoncles
- 19. Evolution • L’évolution des furoncles est variable. Le furoncle peut avorter en 3 ou 4 jours. • A l’inverse, il peut être volumineux, entraînant une température élevée, avec malaise, frissons et céphalée. Les formes compliquées de : • conglomérat de furoncles : anthrax ; • abcédation secondaire ; • présence de signes systémiques (fièvre). • Chez les patients présentant les facteurs de risque, cette affection peut évoluer vers la chronicité, c’est-à- Les furoncles
- 20. Traitement • Le traitement est composé avant tout d’un antiseptique local à appliquer sur les lésions 1 à 2 fois par jour, associé à une toilette avec du savon doux. • Afin d’éviter tout risque de contagion, une hygiène correcte des mains est fondamentale • Les ATB si la lésion se situe dans des zones à risque ou facteurs de vulnérabilité comme le diabète, l’immunodépression • Les formes compliquées exigent un traitement médicamenteux par voie veineuse ou une exérèse chirurgicale pour éviter toute Les furoncles
- 21. Anthrax
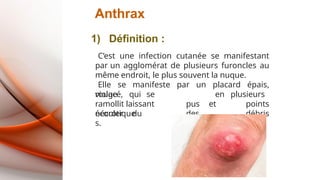
- 22. Anthrax violacé, qui se ramollit laissant écouler du pus et des en plusieurs points débris nécrotique s. 1) Définition : C’est une infection cutanée se manifestant par un agglomérat de plusieurs furoncles au même endroit, le plus souvent la nuque. Elle se manifeste par un placard épais, rouge
- 23. Anthrax L'étiologie est la même que pour le furoncle, mais la principale cause prédisposante est le diabète. L’appellation française « anthrax » ne doit pas être confondue avec celle anglo- saxonne qui définit la maladie du charbon, causée par la bactérie Bacillus anthracis (dont les symptômes sont surtout pulmonaires, cutanés ou digestifs et dont l’issue peut être mortelle).
- 24. Les signes cliniques: • Le siège habituel de l’anthrax est la nuque. • Le début est marqué par une sensation de prurit avec tension pénible de la nuque ; • Très vite apparaît un placard rouge, violacé, chaud et très douloureux : les douleurs sont vives, immobilisant le cou et entraînant l’insomnie. Anthrax
- 25. Traitement • Le même que les furoncles • Antiseptique local à appliquer sur les lésions 1 à 2 fois par jour, associé à une toilette avec du savon doux. • Afin d’éviter tout risque de contagion, une hygiène correcte des mains est fondamentale • Les ATB si la lésion se situe dans des zones à risque ou facteurs de vulnérabilité comme le diabète, l’immunodépression • Les formes compliquées exigent un traitement médicamenteux par voie veineuse ou une exérèse chirurgicale pour éviter toute dissémination bactérienne.
- 26. les abcès
- 27. Les abcés Définition : Les abcès sont des accumulations locales de pus dans des cavités formées aux dépents des tissus voisins détruits ou refoulés Ils peuvent se former dans toutes les régions du corps à la suite d'une infection.
- 28. C’est une collection purulente suite à une inflammation aiguë et qui a tendance à la suppuration. le point de départ est une plaie traumatique infectée, une furonculose, une plaie opératoire. C'est une collection de pus formée lentement et sans réaction inflammation apparente. Abcès L'abcès chaud Abcès froid
- 30. Etiologie • L’inoculation septique sous la peau est la cause habituelle; • Les germes les plus souvent rencontrés sont: – Staphylocoque – Streptocoque – colibacilles • Ex: l’abcès de la fesse après injection en IM. • D’origine tuberculeuse dans la majorité des cas : Bacille de Koch ; • L’abcès froid peut être isolé (abcès froid primitif du tissu cellulaire) ou au contraire secondaire à une affection de voisinage ou à distance Abcès froid L'abcès chaud Les abcés
- 31. Signes cliniques et paracliniques • Signes locaux : – inflammation circonscrite localement, chaude, rouge, douloureuse, dure en son centre et qui devient fluctuant en quelque jours. • Signes généraux: – Céphalées; – Température élevée et frissons; • la numération formule sanguine montre une hyperleucocytose • Gonflement mou sans modification de la couleur de la peau; • Il y a ni fièvre ni douleur.; • Parfois adénopathie indolore. • Signes généraux en règle absents. • L'imagerie montre une masse étendue, pas d'aspect liquide. • Il faut rechercher d’autres localisations de la tuberculose. Abcès froid L'abcès chaud
- 32. Évolution Il se forme rapidement, entraînant gonflement et douleurs qui lancent, il est bien limité. Les risques sont locaux : compression, extension d'une infection plus diffuse sous forme de phlegmon, fibrose, avec mauvais fonctionnement des organes touchés; Les risques peuvent aussi être généraux : infection généralisée avec septicémie. • Le pus peut s’enkyster et se calcifier en noyau dure et indolore; • le pus se résorbe ou au contraire s'évacue en dehors en une fistule n’ayant pas tendance à la cicatrisation. • Surinfection de la fistule et installation d’abcès chaux; • Si l’abcès est profond, il s'étend le long des espaces et des gaines musculaires. Abcès froid L'abcès chaud
- 33. Traitement TRT médical jusqu'à la maturité de l'abcés : • pansements humides chauds constamment renouvelés ; • Antibiotique à haute dose. • Traitement chirurgical : • Incision large de l’abcès, et son évacuation avec prélèvement bactériologique pour identification et antibiogramme. • Placer un mécanisme de drainage : lame de caoutchouc ou drain enlevé au bout de 3j; • Traitement local: si l’abcès n’est pas fistulisé, il faut l’enlever; • En cas de fistulisation de l’abcès: large incision et trt local; • Traitement anti tuberculeux. Abcès froid L'abcès chaud
- 34. Lymphangite
- 35. Lymphangite Définition La lymphangite est une inflammation aigüe des vaisseaux lymphatiques et des ganglions auxquels ils aboutissent. due à la pénétration de germes microbiens.
- 36. Etiologie • C’est une complication redoutable le plus souvent d’une plaie minime, les pathogènes pénètrent dans les canaux lymphatiques par excoriation, furoncle, lésions inflammatoires…. • Germes responsables: – Tous les pyogènes; – Le streptocoque ou le staphylocoque doré sont les plus fréquents. • Elle survient avec prédilection chez des malades à état général déficient, chez des sujets tarés, diabétiques.
- 37. Signes cliniques • stries rougeâtres, irrégulières, chaudes et douloureuses, qui, partant d'une lésion située en périphérie, souvent un membre, s'étendent en remontant vers un ganglion lymphatique habituellement gonflé et douloureux. • Les manifestations systémiques (p. ex., fièvre, frissons, tachycardie et céphalées) peuvent s'y associer. • L'hyperleucocytose est fréquente. Lymphangite
- 38. EVOLUTION : • Il s’agit d’une infection banale mais elle peut aboutir à la suppuration : on trouve alors des abcès des trajets lymphatiques. • Dans des formes graves, elle peut aboutir à des zones de gangrène, des suppurations à Lymphangite TRAITEMENT : • Pansements chauds alcoolisés ; • Antibiotiques à large spectre; • Traitement de la plaie initiale.
- 39. LES PANARIS
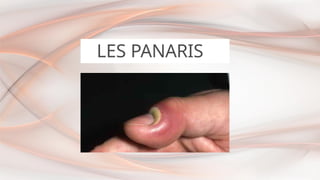
- 40. LES PANARIS Définition ▪ Les panaris sont l'infection aigüe primitive des parties molles des doigts. ▪ L'usage veut qu'on limite sa définition aux infections cutanées et sous cutanées, et qu'on exclue les infections profondes que sont les arthrites, les phlegmons et les ostéites selon le tissu atteint. ▪ Touche le travailleur manuel
- 41. PANARIS Etiologies Le panaris survient après inoculation à la suite d’un traumatisme local : une piqûre septique, un arrachement des peaux périunguéales Les germes responsables sont ceux qui proviennent de la flore cutanée du patient lui-même, au moment de l’inoculation, ce qui entraine une réaction inflammatoire. le staphylocoque doré responsable de 2/3 des cas le streptocoque bêta- hémolytique le staphylocoque épidermidis S’il s’agit d’une récidive ou d’une atteinte pluri-digitale, il faut rechercher des facteurs favorisant l’infection : diabète, déficit immunitaire (SIDA, immunosuppresseurs, corticothérapie), éthylisme chronique.
- 42. PANARIS Signes cliniques Stade d’inoculation : souvent méconnu, il se caractérise par une douleur aiguë vite calmée, suivi d’un intervalle libre avant les signes infectieux. Stade phlegmasique (catarrhale) : il existe des signes inflammatoires locaux : œdème, rougeur, chaleur La douleur localisée est modérée, atténuée ou absente la nuit. Les signes généraux sont absents. Ce stade est réversible, soit spontanément, soit du fait du traitement. Stade de collection : la douleur est intense, permanente, pulsatile, insomniante. Les signes locaux sont nets : tuméfaction rouge, chaude et tendue (le pus est parfois visible). Présence d'adénopathies, Les signes généraux sont inconstants (fièvre modérée, hyper leucocytose). Ce stade est irréversible et, en l’absence de traitement adapté, conduit aux Un panaris évolue en trois stades
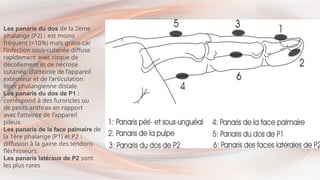
- 43. PANARIS Formes cliniques Il en existe trois formes anatomiques : •Les panaris superficiels ou cutanés, ou la collection est superficielle (phlyctène purulente). •Les panaris sous-cutanés, qui sont la forme anatomique habituelle des panaris. •Les panaris en bouton de chemise, qui comporte une poche superficielle et une poche sous-cutanée reliées par un pertuis. La poche sous-cutanée peut être méconnue si elle n’est pas recherchée soigneusement. Il s'agit d'un piège classique.
- 44. Les panaris sous- et péri-unguéaux représentent 2/3 des cas : c’est la forme typique de diagnostic facile. La collection est visible sous l’ongle et l’extension vers la pulpe du doigt ou la matrice unguéale. Les panaris pulpaires : le diagnostic est réalisé sur l’aspect tendu, très douloureux de la pulpe avec perte de sa pseudo-fluctuation. Il existe un risque d’extension vers la phalange Formes topographiques
- 45. Les panaris du dos de la 2ème phalange (P2) : est moins fréquent (<10%) mais grave car l’infection sous-cutanée diffuse rapidement avec risque de décollement et de nécrose cutanée, d’atteinte de l’appareil extenseur et de l’articulation inter phalangienne distale. Les panaris du dos de P1 : correspond à des furoncles ou de petits anthrax en rapport avec l’atteinte de l’appareil pileux. Les panaris de la face palmaire de la 1ère phalange (P1) et P2 : diffusion à la gaine des tendons fléchisseurs. Les panaris latéraux de P2 sont les plus rares
- 47. PANARIS Evolution Elle est généralement favorable sous traitement bien conduit. La plaie opératoire bourgeonne rapidement, et la cicatrisation est obtenue en 2 à 3 semaines. Les complications sont liées à la propagation de l’infection soit en surface, soit en profondeur vers les os, les tendons, les articulations, du fait le plus souvent d’un retard diagnostique ou thérapeutique, ou d’un traitement mal conduit. On peut alors observer: • Une ostéite et/ou une arthrite • Un phlegmon des gaines • Une nécrose cutanée voire digitale
- 48. PANARIS Traitement Le traitement doit être précoce et amener une guérison rapide. Il diffère selon le stade du panaris. Dans tous les cas, la prophylaxie anti-tétanique est systématique. Au stade phlegmasique : des pansements à base d’antiseptiques cutanés associés à une antibiothérapie antistaphylococcique peuvent être suffisants Surveillance quotidienne, l’amélioration doit intervenir dans les 48 h.. Dans ce cas , poursuite du traitement jusqu’à guérison. Si échec, cela doit conduire au traitement chirurgical.
- 49. PANARIS Traitement Au stade de collection: le traitement est chirurgical. C’est l’excision large sous anesthésie de tous les tissus nécrosés et des zones purulentes et vérifier, par une légère pression pulpaire, l'absence de pertuis au fond du cratère d'excision (forme en bouton de chemise). En cas de panaris sous unguéal la partie couvrante de l'ongle doit être ôtée pour permettre une excision complète. Le pus est systématiquement prélevé pour recherche de germes et antibiogramme. les pansements sont quotidiens.
- 50. Les Phlegmon
- 51. LES PHLEGMON Définition ❑ Le phlegmon est une infection qui se développe dans un espace anatomique de la main ou des doigts, aboutissant à une collection de pus. ❑ Il existe deux grands types de phlegmon : • les phlegmons des espaces celluleux • les phlegmons des gaines synoviales
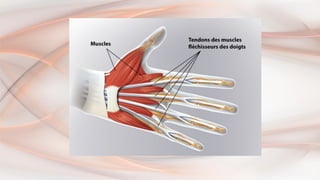
- 52. les phlegmons des gaines synoviales Définition • C’est une infection localisée au niveau de la gaine synoviale des tendons fléchisseurs des doigts. •Cette infection peut être primitive faisant suite à une inoculation septique directe (piqûre septique directe dans la gaine) ou secondaire par propagation de l’infection de proche en proche (phlegmon secondaire, panaris compliqué). •C’est une affection plus rare que le panaris mais plus grave • Elle est de traitement difficile et peut être à
- 54. La gaine synoviale entoure chaque tendon fléchisseur qui baigne dans un liquide, les mouvements de piston réalisés par la flexion extension des doigts font circuler le liquide synovial tout le long de la gaine -Toute inoculation de germe est donc grave et conduit à la diffusion de l'infection le long de la gaine La gaine cubitale qui entoure le 5eme doit et la région palmaire englobe le La gaine radiale) tendo n long fléchisseur du pouce. Les gaines digitales entourent les trois doigts médians. Topographie
- 55. Signes cliniques : Signes locaux : 1.Douleur: vive, lancinante, insomniante, traçant le trajet de la gaine, exagérée à la position déclive, accompagnée d’une fièvre à 38° ou plus. 2. Œdème: doigt œdématié, peau tendue et inflammatoire. 3.Douleur à la pression de cul de sac proximal: signe pathognomonique. 4.Attitude du doigt en crochet avec impotence fonctionnelle: flexion irréductible, toute tentative d’extention est douloureuse et impossible. Signes généraux: Température augmentée; Frissons; Anorexie; Courbature. Hyperleucoytose
- 57. On distingue trois stades •Stade 1 (inflammatoire) : il correspond à une synovite exsudative, le liquide est louche, le tendon est sain. Si Dg et TRT bon pronostic fonctionnel •Stade 2 (purulent) : c’est une synovite purulente, granuleuse, la séreuse est hypertrophiée, hyper vascularisée. Le liquide est franchement purulent, mais le tendon est encore intact. •Stade 3 (nécrose) : Il est caractérisé par la nécrose infectieuse du tendon. Celui-ci perd son aspect nacré et brillant et devient jaunâtre. La gaine est rompue au cul de sac supérieur laissant diffuser l’infection. Diagnostic évolutif
- 58. Complications : Phlegmon des gaines Le stade où est vu le phlegmon est un facteur capital du pronostic. Vu au stade inflammatoire, et convenablement traité l’évolution est souvent favorable. Plus tard, le pronostic est moins bon, avec apparition des complications : • Ténosynovite diffuse • Nécrose tendineuse • Nécrose cutanée • Ostéïte et/ou arthrite, rarement diffusion septicémique • Au maximum, nécrose digitale avec amputation
- 59. Traitement • Le traitement est une urgence chirurgicale. • L’antibiothérapie d’abord large (béta-lactamines et aminosides), puis adaptée à l’antibiogramme pendant une dizaine de jours. • Dans tous les cas, la prophylaxie anti-tétanique est systématique.
- 60. Traitement chirurgical : • Au stade 1, on pratique une excision de tous les tissus infectés et nécrosés (porte d’entrée), un lavage abondant de la gaine après les prélèvements bactériologiques est suffisant. La plaie est drainée et laissée ouverte. • Au stade 2, le lavage est insuffisant. Il faut réaliser une synovectomie complète. • Au stade 3, la fonte purulente des tendons impose leur excision complète et la mise à plat de toute la gaine digitale. Ceci n’empêche pas toujours la poursuite de l’infection qui peut conduire à l’amputation digitale. • En post-opératoire, la main est immobilisée en position de fonction. La rééducation est débutée dès la sédation des phénomènes inflammatoires.
- 61. • Il s’agit d’infections aiguës avec tendance nécrotique et purulente siégeant dans les espaces celluleux de la main. • une collection (rougeur, chaleur, douleur et tension des parties molles) siégeant dans l’espace dorsal de la main, où elle peut décoller tout le dos de la main, ou dans l’espace sous-aponévrotique palmaire. Phlegmons des espaces celluleux
- 62. les espaces celluleux de la main 6
- 63. Phlegmons des espaces celluleux de la main Signes cliniques • une tuméfaction avec rougeur, chaleur, douleur et tension des parties molles qui siège dans l’espace dorsal de la main, ou dans l’espace sous- aponévrotique palmaire. • On recherche des signes régionaux (ganglions épitrochléens ou axillaires, lymphangite) et des signes généraux (fièvre, hyperleucocytose) après étude préalable du terrain : notion d’inoculation, facteurs favorisants (immunodépression, diabète, corticothérapie).
- 65. Le traitement est essentiellement chirurgical. Il faut intervenir au stade de suppuration collectée, sous anesthésie générale, avec un garrot pneumatique à la racine du membre. Une incision est nécessaire pour : • Un drainage satisfaisant et un meilleur résultat fonctionnel ; • Lavage et drainage par lame de caoutchouc ; • Immobilisation de la main en position de fonction, les doigts en demi-flexion, la main en extension légère sur le poignet, le pouce en opposition. • Les soins post-opératoires sont très importants. • Le pansement n’est pas fait qu’au bout de quelques jours et après ablation des lames, un plâtre, maintenu une quinzaine de jours, permet d’assurer une meilleure immobilisation. • Une fois la cicatrisation obtenue, une rééducation active Traitement :
- 67. Activité rappel séance dernière : ● Une femme admise aux urgences de l’hôpital Hassan II pour une douleur au niveau du membre inferieur gauche. A l’interrogatoire, elle réclame que cela a commencé par un petit bouton blanc avec douleur. Elle ajoute qu’ensuite sa jambe est devenue rouge douloureuse. ● A l’examen clinique: un placard rouge, une rougeur rectiligne qui s’ étend le long de la jambe.
- 68. ● Quels sont les signes que présente la patiente? ● Quel est le diagnostic probable? ● Quel est la cause de cette atteinte? ● Quelle est la CAT?
- 69. les gangrènes
- 70. Gangrène 1) Définition : La gangrène est une maladie caractérisée par la mort (nécrose) des tissus d’un organe ou d’un membre, provoquée par l’arrêt ou le ralentissement extrême de l’irrigation sanguine (ischémie). Elle peut toucher n’importe quelle partie du corps, mais les zones les plus affectées sont les extrémités (pieds, partie inférieure des jambes, mains). Mais aussi l’atteinte d’un viscère est également possible (poumons, intestin, foie, etc.).
- 71. 2) Types de gangrènes ● La gangrène sèche : se produit quand l’approvisionnement sanguin au tissu est interrompu sans qu’une infection s’établisse. Généralement causée par une artérite, une embolie ou une thrombose. Elle se caractérise par l’apparition de tissus de couleur sombre, généralement noirs et desséchés.
- 72. 2) Types de gangrènes ● La gangrène blanche ou laiteuse , se caractérise par l’apparition de tissus de couleur blanche, proche de la couleur du lait.
- 73. 2) Types de gangrènes ● La gangrène humide : se caractérise par un gonflement et une décomposition des tissus accompagnés d’un suintement et d’une putréfaction de plus en plus abondante.
- 74. 2) Types de gangrènes ● La gangrène gazeuse : se caractérise par une infection microbienne à germes anaérobies et une production de gaz au sein du tissu infecté. Celle-ci se déclare après souillure des plaies par de la terre, des instruments ou des mains sales. Ces infections sont fréquentes sur des plaies de guerre.
- 75. 3) Physiopathologie de la gangrène gazeuse : • Elle survient lorsque des plaies sont infectées par une famille de bactéries anaérobies appelée Clostridium. En croissent, elles libèrent des gaz et des substances toxiques dans le corps. • Les lésions par « écrasement » sont le plus susceptibles d’interrompre l’apport sanguin à une grande partie des tissus et sont plus prédisposées à la gangrène. • Certaines maladies graves perturbant la circulation sanguine peuvent interrompre l’apport en oxygène aux extrémités même en l’absence de traumatisme ou de lésion. Une circulation sanguine insuffisante peut entraîner une ischémie grave (du pied ou de la jambe)
- 76. Gangréne : 4) étiologie On distingue : a. Les gangrènes post-traumatiques: plaies des membres (souillure, délabrement tissulaire important, ischémie locale) ; plaies anorectales b. Les gangrènes postopératoires: surviennent après : gynécologiqu e, -Chirurgie sceptique abdominopelvienne, périnéale, laryngée, œsophagienne…. -Chirurgie des artérites avec nécrobiose aseptique. c. Les gangrènes d’origine médicale(exceptionnelles) après injection musculaire d’un vasoconstricteur ou d’une substance nécrosante. d. Enfin, les gangrènes « spontanées »: à l’occasion d’une perforation vésiculaire, d’un abcès anal… E. Une engelure grave (due à une exposition prolongée au froid) peut aussi entraîner la gangrène par insuffisance de circulation sanguine appropriée
- 77. 5) Signes cliniques • En général, dans tous les types de gangrène, les premiers symptômes sont : • Après une période d'incubation de 18 à 36 heures, des symptômes très évocateurs commencent rapidement à s’installer : douleur locale très importante associée + œdème. • + peau peut être pâle au début, mais vire bientôt au rouge ou au marron et enfin au noir verdâtre. Parfois, un liquide marron apparaît sous la peau entraînant la formation de cloques de grande taille. • Une perte de la sensibilité et de la mobilité. • La zone atteinte devient froide.
- 78. Signes cliniques de la gangréne gazeuse La gangrène gazeuse : la forme de gangrène la plus dangereuse . A. Signes fonctionnels : Sensation de tension, douloureuse au niveau d’une plaie datant de 2 à 3 jours. B. Signes physiques : • Une odeur nauséabonde (multiplication des germes entraîne une quantité importante de gaz). • A l’inspection : – Au niveau de la plaie : un exsudat brunâtre, fétide, mélangé ou non à des gaz – Autour de la plaie : la peau est distendue par un œdème dur et par les gaz, elle est pâle et sillonnée par un réseau veineux bleuâtre. • A la palpation : Une sensation de crépitation (due aux bulles de gaz) sous-cutanée traduit l’emphysème.
- 79. C. Signes généraux : • Ils sont précoces et importants, sans rapport avec les lésions locales, ils traduisent la toxémie : • Elévation de la thermique ; • Accélération du pouls ; altération du faciès ; • Asthénie. • Ce tableau nécessite un traitement chirurgical d’urgence et une antibiothérapie massive, sinon l’évolution de la gangrène va être rapide.
- 80. 6) EVOLUTION ET COMPLICATIONS : • L’évolution est rapidement mortelle : collapsus survient dans quelques jours. • Les substances produites par les bactéries sont hautement toxiques pour les tissus humains et tuent les cellules au-delà de la zone d’infection, maintenant l’apport en oxygène insuffisant. Si l’infection n’est pas stoppée, ces toxines bactériennes atteignent rapidement le flux sanguin et commencent alors à contaminer les organes vitaux en commençant par les reins.
- 81. 7) TRAITEMENT : Il existe trois grands principes pour l’enrayer : • Les antibiotiques luttent contre les bactéries et ralentissent l’infection. • L’intervention chirurgicale qui enlèvera les tissus infectés ou morts, pour arrêter la propagation. Cette étape est aussi très importante et permet généralement d’éviter l’amputation, lorsqu’il s’agit d’un membre. • Enfin, l’oxygénothérapie à haute pression (hyperbare). La pression force l’oxygène à pénétrer dans les tissus afin d’arrêter la propagation des bactéries . • Aujourd’hui, les antibiotiques et la chirurgie sont les plus souvent utilisés et sont les plus efficaces.
- 82. • l’oxygénothérapie à haute pression (hyperbare
- 83. Le rôle infirmier dans la prise en charge du pied diabétique
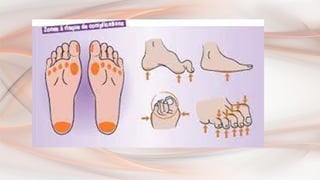
- 84. Pourquoi pied diabétique ? les complications les plus fréquentes du diabète : a. La neuropathie : ⇨ entraîne une atteinte sensitive tactile et thermique ⇨entraîne la perte du signal d’alerte de PROTECTION des pieds ⇨modifie la statique du pied entrainant un affaissement de la voûte plantaire b. L’artérite : une obstruction partielle ou totale des Majore le risque artères des membres inférieurs ⇨
- 86. ● Les mesures préventives et de diagnostic précoce permettent d’ éviter ou d’atténuer des complications graves (ulcère) et d’éviter le maximum d’amputations. ● Equilibre du diabète ● Rôle infirmier : - Prévention et éducation du patient - Soins de plaie
- 87. Rôle infirmier : Prévention et éducation du patient 1) Surveillances des pied ● Surveiller les points de pression chez les patients alités ● Observer les 2 pieds : recherche de points d’appui ou de frottement (cors, durillons), les mycoses entre les orteils, les ongles épais et/ou incarnés, la sécheresse de la peau ● Observer également l’état des chaussures et/ou des pantoufles (source éventuelle de lésion) et des chaussettes du patient (risque de trouble circulatoire) ● Apprentissage du patient à l’auto-surveillance avec le miroir
- 88. 2) Soins des pieds ● Hygiène rigoureuse : laver les 2 pieds et bien sécher entre les orteils. ● Soins des ongles : ongles limés au carré, éviter de blesser. ● Hyperkératoses : contacter un personnel compétent si nécessaire. ● Hydrater les 2 pieds. Eviter la crème ou pommade entre les orteils. ● Si mycose entre les orteils signaler au médecin pour traitement.
- 89. 3) Soins des plaies du pied diabétique ● Rechercher le facteur déclenchant : Chaussures inadaptées, ongles, hyperkératose, frottement, brûlures, mycoses… ● Rechercher des signes d’infection : Ecoulement, inflammation, rougeur, odeur, chaleur, parfois douleur (absence de douleur en cas de neuropathie) ; fièvre. ● Traiter la plaie
- 90. 3) Soins des plaies du pied diabétique Traiter la plaie : ● nettoyer la plaie au NACL 0.9% (+/- antiseptique non coloré ou Bétadine® sur OM) ● Détersion de l’hyperkératose en « épluchant les couches » pour mettre à nu la lésion ● Convenir avec le médecin du protocole de pansement, en attendant recouvrir avec des compresses sèches ● fixation pansement : bande de gaze (sauf orteils), sparadrap ● surveillance température et glycémie, ● Réfection tous les jours ● sur ordre médical décharger la plaie de tout point d’appui (ex : chaussure de décharge, béquilles, etc...)
- 91. Détersion de l’hyperkératose en « épluchant les couches » pour mettre à nu la lésion
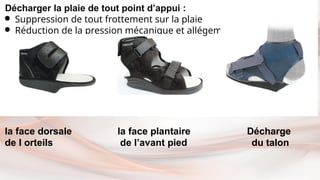
- 92. la face dorsale la face plantaire Décharge de l orteils de l’avant pied du talon Décharger la plaie de tout point d’appui : ● Suppression de tout frottement sur la plaie ● Réduction de la pression mécanique et allégement au poids sur la plaie
- 93. Fin du cours Merci pour votre attention