Syndrome métabolique + alcool (MetALD): Prise en charge
- 1. MetALD a) Syndrome métabolique + alcool Complète et actualise les précédents topos parus sur ces sujets dans foiepratique.fr et Slidehare a) Met = Metabolic (pour syndrome métabolique), ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool) => maladie du foie liée au syndrome métabolique et à l'alcool. La consommation d'alcool se situe entre 20 et 60 g par jour ou 140 à 420 g par semaine. Claude EUGÈNE 1
- 2. MetALD: Syndrome métabolique + alcool Sommaire Claude EUGÈNE 2 ABRÉVIATIONS MOTS CLÉS INTRODUCTION STÉATOSE Prévalence, définitions Reconnaître la stéatose DÉTECTER LA FIBROSE ÉVALUER LA CONSOMMATION D'ALCOOL Alcool, syndrome métabolique, pronostic Alcool, prise en charge CONCLUSIONS RÉFÉRENCES 3 4 5 12 13 20 25 33 44 49 55 58
- 3. MetALD: Syndrome métabolique + alcool Principales abréviations AASLD = American Association for the Study of Liver Diseases. AFEF = Association Française d'Étude du Foie. ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool) EASL = European Association for the Study of the Liver. EASO = European Association for the Study of Obesity. EASD = European Association for the Study of Diabetes. MASH = Metabolic dysfunction-associated steatohepatitis (Stéatohépatite liée au syndrome étabolique) MASLD = Metabolic Dysfunction-Associated Steatotic Liver Disease (Stéatose hépatique liée au syndrome métabolique, tend à remplacer l'acronyme NAFLD). MetALD = Metabolic + Alcoholic Liver Disease (Facteurs de risque (cardio)métaboliques + maladie du foie liée à l'alcool). NAFLD = NonAlcoholic Fatty Liver Disease (foie gras non alcoolique) NASH = NonAlcoholic SteatoHepatitis (Stéatohépatite non alcoolique). Claude EUGÈNE 3
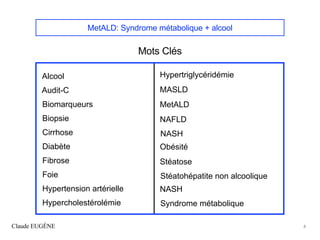
- 4. MetALD: Syndrome métabolique + alcool Mots Clés Claude EUGÈNE 4 Alcool Audit-C Biomarqueurs Biopsie Cirrhose Diabète Fibrose Foie Hypertension artérielle Hypercholestérolémie Hypertriglycéridémie MASLD MetALD NAFLD NASH Obésité Stéatose Stéatohépatite non alcoolique NASH Syndrome métabolique
- 6. Claude EUGÈNE 6 MetALD = Syndrome métabolique + alcool Introduction (1/5) Deux grandes causes d'atteinte du foie Alcool Plus de 70% des européens consomment de l'alcool et plus de 8% d'entre eux de façon quotidienne. Surpoids / Obésité Plus de 50% sont en surpoids ou obèses 1) Leal-Lassalle Gut and Liver 2025. (Réf. complète en fin de topo)
- 7. Claude EUGÈNE 7 MetALD = Syndrome métabolique + alcool Introduction (2/5) 1) 2) La consommation d'alcool et le syndrome métabolique sont fréquents dans la population et coexistent souvent. L'alcool a un impact sur certains facteurs de risque métabolique: hypertension artérielle, hypertriglycéridémie, hyperglycémie. La MASLD (Metabolic Dysfunction-Associated Steatotic Liver Disease = Stéatose hépatique liée au syndrome métabolique) et l'ALD (Alcoholic Liver Disease = Maladie du foie liée à l'alcool) sont les 2 pathologies hépatiques les plus fréquentes. Elles sont la cause de la majorité des hospitalisations et des morts en rapport avec le foie. Leur prévalence, surtout la MASLD, a augmenté ces dernières années, en raison de l'épidémie croissante d'obésité, de diabète et aussi d'une consommation d'alcool à risque. Les effets délétères de l'alcool sont connus, sur le foie, le coeur, le pancréas, le cerveau et l'augmentation de l'incidence des cancers, dont au premier chef le sein et en cas de grossesse sur le foetus. 1) Gratacos-Ginès JHEP/Rep 2025; 2) Arab J Hepatol 2025 (Réf. complètes en fin de topo).
- 8. Claude EUGÈNE 8 MetALD = Syndrome métabolique + alcool Introduction (3/5) La stéatose est définie par une surcharge des hépatocytes en graisses (essentiellement des triglycérides). Les 2 formes principales sont la NAFLD a) (dont la MetALD b)) et l'ALD c). Seule l'évaluation de la consommation d'alcool permet de les différencier. Les mécanismes pathogéniques et les aspects histologiques d) sont proches. e) Les lésions de la NAFLD et de l'ALD comportent toutes deux: stéatose, stéatohépatite, fibrose, cirrhose, carcinome hépatocellulaire et peuvent aboutir à une transplantation hépatique ou au décès. La fibrose est le facteur pronostique majeur. Elle progresse plus lentement dans la NAFLD que dans l'ALD. Elle peut être évaluée par des tests non invasifs 2) 3) a) NAFLD = NonAlcoholic Fatty Liver Disease (foie gras non alcoolique) b) MetALD = = Metabolic + Alcoholic Liver Disease (Facteurs de risque (cardio)métaboliques + maladie du foie liée à l'alcool). c) ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool). d) Un tableau concernant les aspects histologiques de l'ALD et de la MetALD est disponible dans la référence 1 ci-dessous (Accès libre sur internet). e) Un tableau sur les similitudes entre NAFLD et ALD est disponible dans l'article 4) (Accès libre) 1) Arab J Hepatol 2025, 2) EASL J Hepatol 2021, 3) Mozes Lancet Gastroenterol Hepatol 2023, 4) Kulkarni Ther Adv Endocrinol Metab 2023. (Réf. complètes en fin de topo)
- 9. Claude EUGÈNE 9 MetALD = Syndrome métabolique + alcool Introduction (4/5) 1) 2) Le sigle MetALD (Metabolic + Alcoholic Liver Disease = Facteurs de risque (cardio)métaboliques + maladie du foie liée à l'alcool) souligne la synergie entre les facteurs de risque (cardio)métaboliques et l'alcool. Il concerne des patients ayant au moins un facteur de risque métabolique a) et une consommation d'alcool modérée à élevée. a) Classiquement, le syndrome métabolique est défini par la présence d'au moins 3 critères sur 5. 1) Gratacos-Ginès JHEP/Rep 2025; 2) Arab J Hepatol 2025 (Réf. complètes en fin de topo).
- 10. Claude EUGÈNE 10 MetALD = Syndrome métabolique + alcool Introduction (5/5) 1) 2) - La MASLD a) et l'ALD b) ont beaucoup de points communs: . Longue phase asymptomatique avant l'apparition d'une cirrhose et de ses complications (hypertension portale, carcinome hépatocellulaire). . Nombreux mécanismes physio-pathogéniques communs. (diapo suivante) . Aspects histologiques proches. - L'alcool a aussi un rôle propre sur l'hypertension artérielle, l'hypertriglycéridémie et l'hyperglycémie. - Les facteurs de risque de ces 2 affections co-existent souvent. Ils ont un effet synergique sur le foie, même lors de faibles consommations d'alcool (1,5 verre/j pour les femmes, 3 verres/j pour les hommes, seuil de consommation dite modérée pour l'OMS c) ). a) MASLD = Metabolic Dysfunction-Associated Steatotic Liver Disease (Stéatose hépatique liée au syndrome métabolique). b) ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool). c) OMS = Organisation Mondiale de la Santé. 1) Gratacos-Ginès JHEP/Rep 2025 / 2) Arab J Hepatol 2025 (Réf. complètes en fin de topo).
- 11. Claude EUGÈNE 11 NAFLD a) et ALD b) / Mécanismes communs 1) a) NAFLD = Non Alcoholic Fatty Liver Disease (foie gras non alcoolique) b) ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool). 1) D'après Boyle J Hepatol 2018 (Réf. complète en fin de topo). foie Facteurs génétiques PNPLA3 TM6SF2 MBOAT7 Facteurs épi-génétiques Flux d'acides gras libres Lipogenèse de novo Lipotoxicité Oxydation des acides gras Stress du réticulum endoplasmique Réponse immunitaire Activation des macrophages Microbiome intestinal Production endogène d'éthanol Dysbiose intestinale Acides bilaires secondaires Activation in f lammatoire
- 14. Stéatose hépatique - La prévalence de la NAFLD a) est en pleine expansion, en rapport avec l'épidémie d'obésité viscérale, de diabète de type 2 b), d'insulinorésistance et d'hypertension artérielle. - Le dépistage basé sur l'augmentation des enzymes hépatiques sous-estime la prévalence de la NAFLD. - Elle est mieux identifiée par l'imagerie, comme l'échographie. La prévalence mondiale est d'environ 25 à 30%. (cf carte d'accès libre dans la référence 1) ci-dessous, d'accès libre). a) NAFLD = Non Alcoholic Fatty Liver Disease (foie gras non alcoolique). b) Prévalence de la NAFLD en cas de diabète de type 2: 65% 1) Younossi Gastroenterology 2016 (Réf. complète en fin de topo) Claude EUGÈNE 14 MetALD = Syndrome métabolique + alcool
- 15. Stéatoses hépatiques = Définitions 1) 2) 3) - En 2023, 1), il est procédé à une nouvelle définition et nomenclature. 1) L'acronyme NAFLD a) fait place au sigle MASLD (Metabolic Dysfunction-Associated Steatotic Liver Disease = Stéatose hépatique associée au syndrome métabolique). MASLD = stéatose hépatique + > 1 facteur de risque (cardio)métabolique (parmi 5) 2) L'acronyme NASH (NonAlcoholic SteatoHepatitis = stéatohépatite non alcoolique) fait place au sigle MASH (Metabolic-Associated SteatoHepatitis = Stéatohépatite liée au syndrome métabolique). - Pourquoi ces nouvelles appellations ? L'idée est de: - ne pas employer de terme stigmatisant et de ne pas procéder par exclusion, - souligner le mécanisme sous-jacent (risque cardiométabolique, insulino-résistance), - ne pas exclure de la MASLD une consommation faible d'alcool (femme < 20g/j, homme > 30 g:j). - si elle est "modérée" b) il est créé une sous catégorie: MetALD. (tableau suivant) MetALD = stéatose + > 1 facteur de risque (cardio)métabolique + Alcool "avec modération" - Si cette consommation d'alcool est encore plus élevée, on parle d'ALD c) (tableau suivant) - Il y a donc 4 sous-types de stéatose hépatique: 1) MASLD, 2) MetALD, 3) ALD, 4) Autres causes (médicaments, virus C, génétiques...). - Cette classification est légèrement différente de celle proposée par Eslam et al. en 2020 2), qui proposait le terme MAFLD (Metabolic Dysfunction-Associated Fatty Liver Disease = foie gras associé au syndrome métabolique). - L'épidémiologie montrera une excellente concordance entre NAFLD et MASLD 3) (99% des sujets ayant une NAFLD ont les critères de MASLD) a) NAFLD = Non Alcoholic Fatty Liver Disease (foie gras non alcoolique). b) Il faut cependant noter que ce type de consommation a été cataloguée d' "importante" par l'OMS d) en raison d'une augmentation de la mortalité, hépatique ou non. c) ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool). d) OMS = Organisation Mondiale de la Santé. 1) Rinella J Hepatol 2023; 2) Eslam J Hepatol 2020; 3) Targher Gut 2024 (Réf. complètes en fin de topo) Claude EUGÈNE 15
- 16. Claude EUGÈNE 16 Foie et alcool / Définitions *1) 2) Verres / jour MASLDa) NAFLD b) MetALD c) ALD d) Femme < 2 (< 20 g/j) (< 140 g/semaine) 2 à 5 (20 à 50 g/j) (140 à 350 g/semaine) > 5 (> 50g/j) (> 350 g/semaine / > 50 g/j) Homme < 3 (< 30 g/j) (< 210 g/semaine) 3 à 6 (30 à 60 g/j) (210 à 420 g/semaine) > 6 (> 60 g/j) (> 420 g/semaine > 60 g/j * Un tableau sur les différentes définitions de la consommation d'alcool est également présent dans le chapitre Alcool, syndrome métabolique et pronostic. a) MASLD = Metabolic Associated Steatotic Liver Disease (Stéatose hépatique liée au syndrome métabolique). Remplace NAFLD b) b) NAFLD = Non Alcoholic Fatty Liver Disease (foie gras non alcoolique). c) MetALD: MET = Metabolic (syndrome métabolique) + ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool) => maladie du foie liée au syndrome métabolique et à l'alcool. d) ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool). 1) Rinella J Hepatol 2023, 2) Gratacos-Ginès JHEP/Rep 2025 (Réf. complètes en fin de topo).
- 17. Syndrome métabolique Facteurs de risque cardio-vasculaire 1) Claude EUGÈNE 17 Surpoids et obésité IMC a) > 25 kg/m2 ( Asie: > 23 kg/m2) Tour de taille: - Europe: H > 94 cm, F > 80 cm - Asie, Chine: H > 90 cm, F > 80 cm Hypertension artérielle > 130/85 ou traitement Anomalie glucidique, diabète Pré-diabète - Hémoglobine glyquée: 39-47 mmol/mol (5,7-6,4%) - Glycémie: 5,6-6,9 mmol/L (100-125 mg/dL) Diabète de type II - Hémoglobine glyquée: > 48 mmol/mol (> 6,5%) - Glycémie > 7 mmol/L (> 126 mg/dL) Ou traitement Trigycérides > 1,7 mmol/L (> 150 mg/dL) HDL-cholestérol Homme < 1 mmol/L (< 39 mg/dL) Femme < 1,3 mmol/L (< 50 mg/dL) a) IMC = Indice de Masse Corporelle (kg/m2) 1) EASL-EASD-EASO J Hepatol 2024 (Réf. complète en fin de topo).
- 18. Claude EUGÈNE 18 MetALD a) / Épidémiologie Prévalence Variable selon les études 1,7% à 17% b) Variable selon les circonstances de mesure Population générale: 1,7% à 4,5% Soins de 1er recours: 5,6% Soins spécialisés: 17% a) MetALD = Metabolic + Alcoholic Liver Disease (Facteurs de risque (cardio)métaboliques + maladie du foie liée à l'alcool). b) Plus de précisions ? => tableau dans la référence ci-dessous (accès libre). 1) Gratacos-Ginès JHEP/Rep 2025 (Réf. complète en fin de topo). MetALD = Syndrome métabolique + alcool
- 19. Claude EUGÈNE 19 MetALD = Syndrome métabolique + alcool Diagnostiquer Évaluer Stéatose Fibrose Alcool Échographie (+++) Scanner / IRM Marqueurs non invasifs (+++) Biopsie Interrogatoire AUDIT-C
- 21. Stéatose / Circonstances de découverte 1) 2) Surpoids, diabète, par hazard... a) Clinique - Souvent asymptomatique b) Biologie - Enzymes hépatiques parfois augmentés ALAT (Alanine aminotransferase) ASAT (Aspartate aminotransferase) . Cytolyse modérée (< 5 N) et prédominant généralement sur les ALAT. . Si ASAT / ALAT > 1 cirrhose ? . Élévation inconstante, même en cas de fibrose sévère. GGT (Gamma glutamyltransferase) . Souvent augmentée. . Incluse dans plusieurs tests de fibrose (Fibrotest*, Hepascore*) - Hyperferritinémie + coefficient de saturation normal. c) Imagerie Échographie (+++) Stéatose => foie hyper-échogène, "brillant". Et aussi: différence foie/rein, atténuation postérieure, flou des vaisseaux, moins bonne visualisation de la vésicule et du diaphragme, zones préservées. Scanner, IRM 1) AFEF Recommandations 2020 2) Bressot Bull Acad Natl Med 2023 (Réf. complètes en fin de topo Claude EUGÈNE 21
- 22. Reconnaître la stéatose 1) 2) Principales méthodes - Échographie (+++) . Modalité de 1ère ligne. Foie hyper-échogène ("brillant"). . Manque de sensibilité si stéatose modérée (entre 5% et 30%), . Difficile si obésité ou ascite. . Spécificité acceptable - FibroScan* et CAP a) : > 275 dB/m (++) Rappel: le FibroScan* évalue aussi la fibrose. (facteur pronostique principal, tant pour les événements hépatiques qu'extra-hépatiques). - IRM Méthode la plus performante, non limitée par l'obésité, mais chronophage, onéreuse, d'accès limité. b) CAP = Controlled Attenuation Parameter. Méthode non invasive de mesure de la stéatose, basée sur la VCTE (Vibration Controlled Transient Elastography = Mesure l'atténuation des ultrasons causée par la stéatose). 1) EASL J Hepatol 2021; 2) Martinou Diagnostics 2022 (Réf. complètes en fin de topo) Claude EUGÈNE 22
- 23. Claude EUGÈNE 23 Reconnaître la stéatose / Autres tests non invasifs 1) Calcul gratuit sur internet: MDApp Test Composants FLI (Fatty Liver Index) IMC a), tour de taille, triglycérides, GGT b). NAFLD-Liver Fat Score Syndrome métabolique (oui/non), Diabète de type 2 (oui/non) Insulinémie (mU/L), ASAT, ALAT c) Hepatic Steatosis Index (HSI) Sexe, IMC a), ASAT c), ALAT c), Diabète (oui/non) Commentaires Un FLI < 30 éliminerait une stéatose (sensibilté 87%) et > 60 la confirmerait (spécificité 86%). Intérêt en particulier pour les études épidémiologiques et les pays en voie de développement. Ainsi une étude récente a montré que le FLI était un prédicteur de la mortalité (générale, cancers, diabète, cardiovasculaire) 1) a) IMC = Indice de Masse Corporelle (kg/m2). b) GGT =Gamma glutamyl transferase. c) ASAT = Aspartate aminotransferase; ALAT = Alanine aminotransferase. (ex transaminases SGOT et SGPT). 1) Zhang Eur J Gastroenterol Hepatol 2024 (Réf. complète en fin de topo).
- 24. Reconnaître la stéatose Et la biopsie ? 1) - C'est le "gold standard". - En particulier pour . Évaluer la fibrose (mais on a des biomarqueurs comme le FIB-4 a), et l'élastométrie (FibroScan* et autres) . Détecter la stéatohépatite (NASH b) ou MASH c) = ballonnement des hépatocytes et inflammation lobulaire) avec 2 scores possibles: NAS (NAFLD d) Activity Score) et SAF (Steatosis, Activity, Fibrosis) - Mais c'est un"gold standard" imparfait: . invasif, chronophage, onéreux . échantillonage insuffisant, variation inter-observateurs, . le ballonnement des hépatocytes et la stéatose peuvent disparaître au stade de cirrhose - Un "gold standard" fréquent dans les études. a) FIB-4 = Âge, ALAT, ASAT, plaquettes (calcul gratuit sur internet) b) NASH = Nonalcoholic steatohepatitis (stéatohépatite non alcoolique). c) MASH = Metabolic dysfunction-associated steatohepatitis (stéatohépatite associée au syndrome métabolique) d) NAFLD = Non Alcoholic Fatty Liver Disease (foie gras non alcoolique) 1) Lekakis Eur J Intern Med 2024 (Réf. complète en fin de topo). Claude EUGÈNE 24 MetALD = Syndrome métabolique + alcool
- 25. Claude EUGÈNE 25 MetALD = Syndrome métabolique + alcool DÉTECTER LA FIBROSE
- 26. Stéatose prouvée => Détecter la fibrose (1/3) Introduction Les stades de fibrose avancée (F3-F4) sont associés à un risque d'événements délétères, hépatiques et aussi extra-hépatiques. Pour détecter la fibrose significative (> F2) et avancée (> F3), il est recommandé d'avoir recours d'abord aux tests non invasifs: sanguins comme le FIB-4 a) et physiques comme le FibroScan. Détection à faire en particulier si facteurs de risque cardiométabolique (obésité, diabète...), augmentation des enzymes hépatiques ou stéatose en imagerie. Ces test s'appliquent de la même manière à la MASLD b) qu'à la NAFLD c) 1) et à l'ALD d) 3) a) FIB-4 = âge, transaminases ALAT et ASAT, plaquettes. Calcul gratuit sur internet. b) MASLD = Metabolic Dysfunction-Associated Steatotic Liver Disease (Stéatose hépatique liée au syndrome métabolique, tend à remplacer l'acronyme NAFLD). c) NAFLD = Non Alcoholic Fatty Liver Disease (foie gras non alcoolique). d) ALD = = Alcoholic Liver Disease (maladie du foie liée à l'alcool). 1) EASL-EASD-EASO J Hepatol 2024, 2) Rinella Hepatology 2023, 3) Jophlin Am J Med 2024. (Réf. complètes en fin de topo) Claude EUGÈNE 26
- 27. Stéatose prouvée => Détecter la fibrose (2/3) Conduite recommandée 1) 2) Dans un 1er temps => Recours aux tests non invasifs de fibrose, si besoin de façon séquentielle. 1) D'abord un test sanguin simple: FIB-4 a) (+++) ou NAFLD Fibrosis Score (NFS) b) 2) Puis, si besoin 2-1) Mesure de l'élasticité hépatique: VCTE c) (Fibroscan*) ou SWE d) ou élasto-IRM, ou 2-2) ELF score* e). a) FIB-4 = Âge, plaquettes (109/L), ASAT (UI/L), ALAT (UI/L). Calcul gratuit sur medicalcul.free.fr. b) NAFLD Score = Diabète ou intolérance au glucose, âge (ans), ASAT, ALAT, plaquettes (109/L, taille (cm), poids (kg). Calcul gratuit sur medicalcul.free.fr. c) VCTE = Vibration Controlled Transient Elastography. d) SWE = Shear-Wave Elastography. e) ELF = Enhanced Liver Fibrosis score: acide hyaluronique, PIIP (Procollagen III N-terminal Peptide), TIPMP-1 (Tissue Inhibitor of Metalloproteinase 1). (composants de la formation de collagène). 1) EASL-EASD-EASO J Hepatol 2024, 2) Rinella (AASLD) Hepatology 2023 (Réf. complètes en fin de topo) Claude EUGÈNE 27
- 28. Détecter la fibrose (3/3) D'abord avec des tests non invasifs, comme le FIB-4 a) 1) 2) a) FIB-4 = âge, plaquettes (109/L), transaminases ASAT et ALAT (UI/L). Calcul gratuit sur medicalcul.fr (Chez le sujet > 65 ans la question d'une fibrose avancée ne se pose qu'à partir d'un FIB-4 > 2 au lieu de > 1,3) b) VCTE = Vibration Controlled Transient Elastography = élastométrie impulsionnelle (Fibroscan*) c) Autres méthodes d'évaluation de la fibrose: a) physique: SWE (Shear-Wave Elastography), élasto-IRM. b) biologique: ELF* ELF* = Enhanced Liver Fibrosis score: acide hyaluronique, PIIP (Procollagen III N-terminal Peptide), TIPMP-1 (Tissue Inhibitor of Metalloproteinase 1) = composants de la formation de collagène. 1) EASL-EASD-EASO J Hepatol 2024, 2) Rinella Hepatology 2023 (Réf. complètes en fin de topo) Claude EUGÈNE 28 FIB-4 a) < 1,3 1,3-2,67 > 2,67 FIB-4 x 1-3 ans VCTE b) (Fibroscan*) Ou autre méthode c) Traiter comorbidités Nouveau FIB-4 (à < 1 an) < 1,3 * > 1,3 < 8 kPa > 8 kPa Hépatologue
- 29. Fibrose: Marqueurs sanguins 1) Claude EUGÈNE 29 Tests Éliminer Affirmer Commentaires Fibrose sévère (> F3) FIB-4 a) < 1,3 2,67 FIB-4, NFS, APRI: Marqueurs biologiques simples. APRI = le moins performant des 3. Zone grise (résultats indéterminés) importante (30% des cas). FIB-4 et NFS: moindre spécificité après 65 ans, et peu performants < 35 ans. ELF et ADAPT comportent des marqueurs de fibrogenèse. ELF * b) 7,7 9,8 NFS c) < -1,455 0,676 APRI d) 0,5 1,5 ADAPT e) 4,46 7,15 a) FIB-4 = Âge, plaquettes (109/L), ASAT (UI/L), ALAT (UI/L). Calcul gratuit sur medicalcul.free.fr. b) ELF = Enhanced Liver Fibrosis score: acide hyaluronique, PIIP (Procollagen III N-terminal Peptide), TIPMP-1 (Tissue Inhibitor of Metalloproteinase 1) = composants de la formation de collagène. c) NFS = NAFLD Fibrosis Score = Diabète ou intolérance au glucose, âge (ans), ASAT, ALAT, plaquettes (109/L, taille (cm), poids (kg). Calcul gratuit sur medicalcul.free.fr. d) APRI = ASAT (SGOT): UI/L, plaquettes 109//L. Normale ASAT= UI/L (par défaut 40 UI/L). Calcul gratuit sur medicalcul.free.fr. e) ADAPT = Âge, diabète, PRO-C3 (marqueur de fibrogenèse), plaquettes. 1) EASL-EASD-EASO J Hepatol 2024 (Réf. complète en fin de topo)
- 30. Stéatose connue => Détecter la fibrose Claude EUGÈNE 30 Des scores combinés ? Plus complexes... Prometteurs ? FAST = FibroScan* (LSM a) + CAP b) + ASAT c) MAST = MRE (élasto-IRM) + MRI-PDFF d) + ASAT c) MEFIB = MRE (élasto-IRM) + FIB-4 e) a) LSM = Liver Stiffness Measurement (mesure de l'élasticité hépatique) b) CAP = Controlled Attenuation Parameter (mesure de la stéatose avec le FibroScan*. c) ASAT = Aspartate aminotransferase (ex transaminase SGPT) d) MRI-PDFF = IRM-Proton Density Fat Fraction e) FIB-4 = âge, ASAT, ALAT f), plaquettes. f) ALAT = Alanine aminotransferase (ex transaminase SGPT). 1) EASL-EASD-EASO J Hepatol 2024 (Réf. complète en fin de topo)
- 31. Stéatose connue => Détecter la fibrose De nouveaux tests non invasifs ? Les tests actuellement recommandés 1) ont une performance modeste pour le diagnostic de la fibrose cliniquement significative (> F2) et avancée (F3-F4) au cours de la MASLD a) 2) 3). Calès et al. 2) proposent (entre autres) le FIB-9, calculable gratuitement en ligne (https://gilles-hunault.leria-info.univ- angers.fr/wstat/FIB-9.php) qui comprend: transaminases ALAT et ASAT b) plaquettes, GGT c), phosphatases alcalines, bilirubine, albumine, TP ou INR, urée, ajustés sur: âge, poids, taille, diabète. a) MASLD = Metabolic Dysfunction-Associated Steatotic Liver Disease (Stéatose hépatique liée au syndrome métabolique). b) ALAT = alanine aminotransferase, ASAT = aspartate aminotransferase. c) GGT = gamma glutamyltransferase. 1) EASL-EASD-EASO J Hepatol 2024, 2) Calès J Hepatol 2024, 3) Vali Lancet Gastroenterol Hepatol 2023 (Réf. complètes en fin de topo) Claude EUGÈNE 31 MetALD = Syndrome métabolique + alcool
- 32. Stéatose connue => Détecter la fibrose Et la ponction biopsie du foie (PBH) ? 1) 2) 3) En cas de MASLD a) et d'ALD b) les lésions hépatiques peuvent comporter stéatose => stéatohépatite (NASH c)) => fibrose => cirrhose => CHC d) La PBH a un impact pronostique important en détectant la NASH et en précisant le stade de fibrose. Mais, comme indiqué plus haut, les tests non invasifs ont une valeur pronostique proche de l'histologie. 2) 3) La PBH peut détecter quelques particularités plus souvent observées dans l'ALD que la MASLD. (Voir si besoin le tableau 4 dans la référence ci-dessous d'accès libre 1)) a) MASLD = Metabolic Dysfunction-Associated Steatotic Liver Disease (Stéatose hépatique liée au syndrome métabolique). b) ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool). c) NASH = NonAlcoholic SteatoHepatitis (Stéatohépatite non alcoolique). d) CHC = Carcinome HépatoCellulaire. 1) Arab J Hepatol 2025, 2) EASL J Hepatol 2021, 3) Mozes Lancet Gastroenterol Hepatol 2023 (Réf. complètes en fin de topo). Claude EUGÈNE 32 MetALD = Syndrome métabolique + alcool
- 33. Claude EUGÈNE 33 ÉVALUER LA CONSOMMATION D'ALCOOL
- 34. Claude EUGÈNE 34 Effets délétères possibles de l'alcool 1) a) AVC = Accident Vasculaire Cérébral b) CHC = Carcinome HépatoCellulaire 1) D'après Musto J Hepatol 2025 (Réf. complète en fin de topo) Atrophie Convulsions AVC a ) Cancer du sein Reflux gastro-eosophagien Cancer colo-rectal Cirrhose et CHC b) Pancréatite, cancer, diabète Cardiiomyopathie Arythmie Hypertension Cancers ORL Neuropathie périphérique ostéoporose
- 35. Claude EUGÈNE 35 Consommation d'alcool / Introduction 1) 2) 3) 4) - L'alcool est responsable d'environ 10% des décès au plan mondial, 40 à 50000 décès annuels en France. - Agent cancérogène pour le sein, les voies aéro-digestives supérieures, l'oesophage, le côlon et le foie. - Une consommation délétère commence à partir de > 1 verre chez la femme et > 2 verres chez l'homme. Les 2 types de consommation les plus à risque sont une consommation quotidienne et le "binge drinking" a). - Une consommation > 60 g/jour (5 à 6 verres selon les pays) entraîne: . Une stéatose hépatique dans environ 90% des cas . Mais seulement 20% à 30% auront une fibrose avancée (F3) ou une cirrhose F4). - La prévalence de l'ALD b) dans la population est de l'ordre de 5%, avec de grandes variations selon les pays (carte dans l'article ci-dessous, d'accès libre 2). - Pour certains auteurs, la consommation de vin exposerait moins que la bière et les spiritueux à la survenue d'une cirrhose 4) a) Alcoolisation ponctuelle importante: > 5 verres chez l'homme, > 4 verres chez la femme en > 2 heures b) ALD = Alcoholic Liver Disease (Maladie du foie liée à l'alcool). 1) Hagström United Eur Gastroenterol J 2023 , 2) Huang Nat Rev Gastroenterol Hepatol 2023, 3) AFEF 2021, 4) Askgaard J Hepatol 2015. (Réf. complètes en fin de topo). MetALD = Syndrome métabolique + alcool
- 36. Claude EUGÈNE 36 Consommation d'alcool 1) 2) Quand commence le risque pour le foie ? - Homme > 3 verres/j / > 21/semaine - Femme > 2 verres/j / > 14/semaine Il y a une corrélation entre la dose et la durée de la consommation et le risque de maladie hépatique avancée. La consommation quotidienne d'alcool et le "binge drinking" augmentent le risque de maladie hépatique avancée en cas d'atteinte du foie secondaire à une autre cause. Quelques facteurs de risque particuliers - Sexe féminin (moindre activité de l'alcool déshydrogénase gastrique et plus fort pourcentage de la masse graisseuse). - Consommation en dehors des repas - Génétiques (variants de l'alpha-1 anti-trypsine, PNPLA3, TM6SF2, MBOAT7) 1) Jophlin Am J Gastroenterol 2024, 2) Arab Clin Gastroenterol Hepatol 2023 (Réf. complètes en fin de topo).
- 37. Effet de l'alcool sur le foie 1) 2) Claude EUGÈNE 37 Stéatose Fibrose Hépatite Cirrhose CHC b) 20-40% 8-20% 3-10% a) ACLF = Acute-on-Chronic Liver Failure (insuffisance hépatique aiguë sur insuffisance chronique) b) CHC = Carcinome hépatocellulaire c) Survenue de la cirrhose au bout de 10 ans environ (plus précocement que dans d'autres étiologies). d) NAFLD = Nonalcoholic Fatty Liver Disease (foie gras non alcoolique 1) Jophlin Am J Gastroenterol 2024, 2) Hernandez-Évole Ann Hepatol 2024, 3) Arab Clin Gastroenterol Hepatol 2023 (Réf. complètes en fin de topo) 2) Aggrave NAFLD d) Hépatites virales Autres ACLF a) Forte consommation 90-95% 10-20% c) 10-35%
- 38. Claude EUGÈNE 38 MetALD = Syndrome métabolique + alcool Consommation d'alcool Repérage du mésusage d'alcool 1) - L'évaluation de la consommation d'alcool doit être systématique en consultation médicale. - Ce repérage peut être l'occasion : . D'une intervention brève, si mésusage sans dépendance. (diapo plus loin) . D'une orientation vers des soins spécialisés, si dépendance. - Plusieurs questionnaires de dépistage peuvent être utiles, dont l'AUDIT et l'AUDIT-C (diapos plus loin) 1) AFEF 2021 (Réf. complète en fin de topo).
- 39. Claude EUGÈNE 39 MetALD = Syndrome métabolique + alcool Consommation d'alcool Comment l'évaluer ? (Synthèse) 1) 2) (Nécessaire pour la prise en charge et le pronostic) - Consommation présente et passée. - S'aider si besoin: . de l'entourage, . de questionnaires validés, comme l'AUDIT et l'AUDIT-C . . voire de biomarqueurs (diapos suivantes) 1) Arab Clin Gastroenterol Hepatol 2023, 2) Jophlin Am J Gasttroentrol 2024 (Réf. complètes en fin de topo).
- 40. Claude EUGÈNE 40 AUDIT-C = 3 Premières questions de l'AUDIT a) b) Fréquence de consommation de boissons contenant de l'alcool Jamais < 1 fois/mois 2 à 4 fois/mois 2 à 3 fois/semaine > 4 fois semaine 0 1 2 3 4 Verres/journée lors d'une journée ordinaire de consommation d'alcool 1 ou 2 3 à 4 5 ou 6 7 à 9 > 10 0 1 2 3 4 > 6 verres en une seule occasion Jamais < 1/mois 1/mois 1/semaine Tous les jours ou presque 0 1 2 3 4 a) AUDIT = Alcohol Use Disorders Identification Test b) Mésusage probable de l'alcool probable si chez la femme: score > 3 et chez l'homme: score > 4.
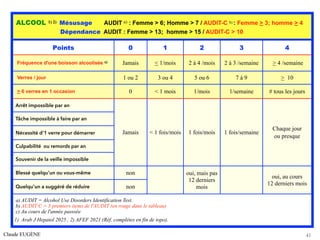
- 41. Claude EUGÈNE 41 ALCOOL 1) 2) Mésusage AUDIT a) : Femme > 6; Homme > 7 / AUDIT-C b) : Femme > 3; homme > 4 Dépendance AUDIT : Femme > 13; homme > 15 / AUDIT-C > 10 Points 0 1 2 3 4 Fréquence d'une boisson alcoolisée c) Jamais < 1/mois 2 à 4 /mois 2 à 3 /semaine > 4 /semaine Verres / jour 1 ou 2 3 ou 4 5 ou 6 7 à 9 > 10 > 6 verres en 1 occasion 0 < 1 mois 1/mois 1/semaine # tous les jours Arrêt impossible par an Jamais < 1 fois/mois 1 fois/mois 1 fois/semaine Chaque jour ou presque Tâche impossible à faire par an Nécessité d'1 verre pour démarrer Culpabilité ou remords par an Souvenir de la veille impossible Blessé quelqu'un ou vous-même non oui, mais pas 12 derniers mois oui, au cours 12 derniers mois Quelqu'un a suggéré de réduire non a) AUDIT = Alcohol Use Disorders Identification Test. b) AUDIT C = 3 premiers items de l'AUDIT (en rouge dans le tableau) c) Au cours de l'année passsée 1) Arab J Hepatol 2025 , 2) AFEF 2021 (Réf. complètes en fin de topo).
- 42. Claude EUGÈNE 42 MetALD = Syndrome métabolique + alcool Consommation d'alcool Et les biomarqueurs ? 1) 2) Parfois une aide précieuse, mais moins efficaces que l'AUDIT en repérage 2) a) Indirects - Enzymes hépatiques: . Transaminases ALAT, ASAT a) , rapport ASAT/ALAT > 1 = peu sensibles, peu spécifiques . GGT (Gamma-Glutamyl Transferase): "la plus sensible", mais ne détecte que 50% des hommes avec un mésusage de l'alcool et encore moins de femmes... Nombreuses causes d'augmentation: surpoids, diabète, insuffisance cardiaque, hyperthyroïdie, nombreuses maladies du foie, certains médicaments. En cas d'abstinence, la GGT baisse (1/2 vie 2 à 3 semaines) - VGM (Volume Globulaire Moyen). Augmentation plus spécifique, peu sensible. - CDT (Carbohydrate Deficient Transferrin = transferrine carboxy-déficiente) (tableau suivant) b) Directs (diapo suivante) a) ALAT = Alanine aminotransferase (ex SGPT), ASAT = Aspartate aminotansferase (ex SGOT) 1) Haber N Engl J Med 2025, 2) AFEF 2021 (Réf. complètes en fin de topo).
- 43. Claude EUGÈNE 43 CONSOMMATION D'ALCOOL a) / BIOMARQUEURS 1) 2) 3) 4) Molécule Origine Persistance VVP b) VPN b) CDT Carbohydrate Deficient Transferrin c) Sang 2 à 4 semaines 64-100% 71-93% EtG Ethyl Glucuronide Urine e) 2 à 7 jours 81-97% 85-99% EtG Ethyl Glucuronide Cheveux 3 à 6 mois 68-100% 86-100% EtS Ethyl sulfate Urine 3 à 7 jours 70-80% 85-93% PEth (+++) Phosphatidyl ethanol d) Sang 3 à 5 semaines 85 % 100 % a) L'éthanol peut se retrouver dans le sang, l'air expiré et l'urine, mais seulement pendant quelques heures. b) VPP = Valeur Prédictive Positive / VPN =Valeur Prédictive Négative c) CDT = Carbohydrate Deficient Transferrin = transferrine carboxy-déficiente (transferrine désialylée), Utilité limitée si maladie hépatique avancée et insuffisance rénale. d) Des taux de 20-200 ng/ml sont compatibles avec MetALD et >200 ng/ml avec ALD . Il existe aussi un test sur sang séché prélevé au doigt. e) Risque de faux positifs. 1) Haber N Engl J Med 2025, 2) Leal-Lassalle Gut and Liver 2025, 3) Arab J Hepatol 2025, 4) Jophlin Am J Gasttroentrol 2024, (Réf. complètes en fin de topo)
- 44. Claude EUGÈNE 44 ALCOOL SYNDROME MÉTABOLIQUE ET PRONOSTIC
- 45. Claude EUGÈNE 45 MetALD = Syndrome métabolique + alcool Stéatose (MASLD a)), évolution sans alcool - Stéatose => Stéatohépatite (NASH b) , MASH c)): 12% à 40% en 8 à 13 ans. - Gain d' 1 stade de fibrose, stéatose simple: 14 ans, NASH b): 7 ans. - MASH c) + Fibrose => cirrhose +/- décompensation: 15% avec le même délai. 25% si état "pré-cirrhotique". - Cirrhose compensée => carcinome hépatocellulaire: 7% en 10 ans. a) MASLD = Metabolic dysfunction-associated steatotic liver disease (foie stéatosique associé au syndrome métabolique) b) NASH = NonAlcoholic SteatoHepatitis (Stéatohépatite non alcoolique). c) MASH = Metabolic dysfunction-associated steatohepatitis (Stéatohépatite liée au syndrome métabolique) 1) Lekakis Eur J Intern Med 2024 (Réf. complète en fin de topo)
- 46. Claude EUGÈNE 46 NAFLD a) + Alcool = liaison dangereuse ? a) NAFLD = Non Alcoholic Fatty Liver Disease (foie gras non alcoolique). b) Le contenu estimé en éthanol "pur" d'un verre (bière, vin spiritueux...) varie selon les pays, 10 g en France et en Europe (pour l'EASL (European Association for the Study of the Liver) l'OMS (Organisation Mondiale de la Santé). Contenu en éthanol plus élevé ailleurs, en particulier aux USA: 14 g., mais plus faible 8 g pour les britanniques. Un tableau dans l'article référencé ci-dessous reprend les définitions du NIAAA (National Institute on Alcohol Abuse and Alcoholism), de la SAMHSA (Substance Abuse and Mental Health Services Administration) et de l'OMS. 1) c) MetALD = Metabolic + Alcoholic Liver Disease (Facteurs de risque (cardio)métaboliques + maladie du foie liée à l'alcool). 1) Arab J Hepatol 2025 (Réf. complète en fin de topo). Consommation d'alcool quelques définitions, parmi d'autres b) Grammes => g/j ou verres => v/jour b) Femme Homme Légère 1 à 9,9 g/j En cas de la MetALD c) ) 20 à 50 g/j 30 à 60 g/j Excessive (in excess) > 1,5 à > 2 v/j > 3 à > 3 v/j Risquée (risky) > 7 v/j > 14 v/j Forte (heavy) > 14 v/j > 21 v/j
- 47. Claude EUGÈNE 47 MetALD = Syndrome métabolique + alcool Alcool, syndrome métabolique et pronostic - Les impacts bidirectionnels entre alcool et syndrome métabolique ont été décrits dans de nombreuses études 1) 2) . - Cependant, l'effet de l'alcool en cas de NAFLD a) est controversé. b) Un certain nombre d'études, le plus souvent anciennes, y compris histologiques, ont montré un effet protecteur d'une consommation modérée (généralement < 40 g/j ou 20g/ et excluant le "binge drinking") sur la stéatose hépatique (courbes en J en fonction de la quantité consommée et du risque hépatique) 1) . La plupart de ces études ne sont pas à l'abri de biais méthodologiques. - Finalement l'alcool est le plus souvent considéré comme délétère, y compris en cas de consommation modérée 3). a) NAFLD = Non Alcoholic Fatty Liver Disease (foie gras non alcoolique). b) On trouve dans l'article référencé ci-dessous 1) un tableau des études épidémiologique en faveur d'un effet bénéfique d'une consommation légère à modéré en cas d'hépatopathie et un autre concernant des études montrant un effet délétère. 1) Boyle J Hepatol 2018, 2) Kulkarni 2023, 3) Marti-Aguado J Hepatol 2024 (Réf. complètes en fin de topo)
- 48. Claude EUGÈNE 48 MetALD = Syndrome métabolique + alcool Alcool, syndrome métabolique et pronostic 1) 2) Les connaissances concernant la MetALD a) sont encore parcellaires, mais un certain nombre de faits sont établis. - En cas de MASLD b), l'obésité, le diabète, mais aussi la consommation d'alcool sont associés de façon indépendante à la stéato-hépatite (NASH) et à la fibrose. - Il a été montré une augmentation "dose dépendante" du risque de fibrose avancée avec le nombre de verres par semaine et le nombre de facteurs de risque cardiométaboliques. Cela s'observe aussi avant le niveau de consommation "requis" pour parler de MetALD a). - La plupart des études épidémiologiques sont en faveur d'un effet aggravant de l'alcool sur le foie, y compris en cas de cirrhose, avec une augmentation de la mortalité. Une abstinence totale est donc nécessaire 1). a) MetALD = Metabolic + Alcoholic Liver Disease (Facteurs de risque (cardio)métaboliques + maladie du foie liée à l'alcool). b) MASLD = Metabolic Dysfunction-Associated Steatotic Liver Disease (Stéatose hépatique liée au syndrome métabolique, tend à remplacer l'acronyme NAFLD). 1) Louvet J Hepatol 2023, 2) Marti-Aguado J Hepatol 2024 (Réf. complètes en fin de topo)
- 49. Claude EUGÈNE 49 Alcool Prise en charge
- 50. Claude EUGÈNE 50 MetALD = Syndrome métabolique + alcool Alcool / Prise en charge 1) 2) - En cas d'hépatopathie avancée, en particulier de cirrhose, une abstinence totale est nécessaire, avec si besoin l'aide d'une équipe spécialisée. - La découverte d'un mésusage léger doit être l'occasion d'une intervention brève (diapo suivante) - En cas de mésusage important, un syndrome de sevrage est possible, dans les suites immédiates et jusqu'à 10 jours après l'arrêt de l'alcool. - Le traitement du syndrome de sevrage a) repose sur les benzodiazépines: à longue durée d'action (comme le diazépam) en l'absence de maladie avancée du foie, à courte durée d'action dans le cas contraire (comme l'oxazepam). (diapo plus loin) a) Diapo suivante, détails dans la référence 2 ci-dessous, d'accès libre sur internet. 1) Haber New Engl J Med 2025, 2) AFEF Recommandations 2021
- 51. Claude EUGÈNE 51 MetALD = Syndrome métabolique + alcool Consommation d'alcool Intervention brève 1) - Durée: 5 à 20 minutes. - Entretien personnalisé, selon la technique de l'entretien motivationnel visant à favoriser un changement. . Consommation et conséquences, risques associés, situations à risque . Bénéfices attendus d'une réduction de consommation . Conseils pour réduire la consommation . Plan personnalisé de réduction de la consommation - Des résultats positifs . Réduction de la consommation d'alcool, en particulier du "binge drinking" et du nombre de jours où l'on consomme par semaine. a) "Binge drinking": > 60 g d'alcool pur en une seule occasion. 1) AFEF 2021 (Réf. complète en fin de topo).
- 52. Claude EUGÈNE 52 - Alcool / Syndrome de sevrage 1) 2) Attention au diagnostic différentiel Encéphalopathie hépatique ou carentielle a) Surdosage médicamenteux Hématome intra-crânien, méningite, accident vasculaire cérébral... Troubles psychiques Anxiété, irritabilité, agitation, insomnie, cauchemars Troubles neuro-végétatifs Sueurs, tremblements, tachycardie, hypertension artérielle Troubles digestifs Anorexie, nausées, vomissements, diarrhée a) Syndrome de Gayet-Wernicke, justifiant un traitement par thiamine (vitamine B1). 1) Haber New Engl J Med 2025, 2) AFEF Recommandations 2021 (Réf. complètes en fin de topo).
- 53. Claude EUGÈNE 53 MetALD = Syndrome métabolique + alcool Alcool Maintenir une consommation faible ou nulle 1) 2) a) Prise en charge psycho-sociale, adaptée à chaque cas b) Aide pharmacologique, si besoin (tableau suivant) 1) Haber New Engl J Med 2025, 2) AFEF Recommandations 2021 (Réf. complètes en fin de topo).
- 54. Claude EUGÈNE 54 Aide pharmacologique a) à l'abstinence ou à la réduction de consommation 1) Molécules contre-indiquées en cas d'insuffisance hépatique: indiquées par un !. b) Disulfiram ! (Espéral) Inhibe l'acétaldéhyde déshydrogénase. Effet antabuse c). Acamprosate Proche du GABA d). Antagonise l'action des acides aminés excitateurs, comme le glutamate. Naltrexone ! Antagoniste opiacé. Nalméfène ! Modulateur du système opioide. Baclofène (Baclocur) Myorelaxant. Action sur les récepteurs du GAGA d). Inhibe les comportements addictifs. a) 5 molécules ont l'AMM (Autorisation de Mise sur le Marché) en France. Le topiramate (Epitomax), indiqué dans l'épilepsie et la migraine et la gabapentine (Neurontin) indiquée dans les douleurs neuropathiques et l'épilepsie partielle, sont disponibles hors AMM. b) À apprécier au cas par cas en fonction des risques et bénéfices attendus selon l'AFEF 1) c) Flush, tachycardie, céphalée, nausées, lipothymie. d) Récepteurs du GABA (acide gamma-aminobutyrique): rôle dans la régulation du comportement émotionnel, l'anxiété, les mécanismes de la récompense. 1) AFEF 2021 (Réf. complète en fin de topo, accès libre sur internet).
- 56. Claude EUGÈNE 56 MetALD = Syndrome métabolique + alcool Conclusions (1/2) - La NAFLD a) et l'ALD b) partagent certains aspects pathogéniques, génétiques et histologiques. En cas de stéatose, facteurs métaboliques et alcool coexistent souvent. La consommation quotidienne d'alcool est associée à hypertension artérielle, hypertriglycéridémie et hyperglycémie. Les impacts bidirectionnels entre alcool et syndrome métabolique ont été décrits dans de nombreuses études. - La consommation d'alcool est parfois minimisée voire niée. Elle doit être systématiquement quantifiée. Le recours aux biomarqueurs peut s'avérer nécessaire. - La consommation d'alcool augmente les risques des différentes étiologies de stéatose hépatique (MASLD c) / MetALD d) / ALD b)). - En cas de MASLD, même une consommation modérée augmente le risque de fibrose. Il existe une augmentation "dose dépendante" d'une fibrose significative avec le nombre de verres par semaine et le nombre de facteurs de risque cardiométaboliques. a) NAFLD = Non Alcoholic Fatty Liver Disease (foie gras non alcoolique). b) ALD = Alcoholic Liver Disease (maladie du foie liée à l'alcool). c) MASLD = Metabolic Dysfunction-Associated Steatotic Liver Disease (Stéatose hépatique liée au syndrome métabolique). d) MetALD = Metabolic + Alcoholic Liver Disease (Facteurs de risque (cardio)métaboliques + maladie du foie liée à l'alcool).
- 57. Claude EUGÈNE 57 MetALD = Syndrome métabolique + alcool Conclusions (2/2) - Il a été récemment proposé une nouvelle nomenclature et une nouvelle catégorie de stéatose: MetALD (Metabolic + Alcoholic Liver Disease = > 1 parmi 5 facteur(s) de risque (cardio)métabolique(s) + maladie du foie liée à l'alcool). - Il s'agit de patients ayant une NAFLD (Non Alcoholic Fatty Liver Disease = foie gras non alcoolique) ou dans la nouvelle nomenclature une MASLD (Metabolic Dysfunction-Associated Steatotic Liver Disease = Stéatose hépatique liée au syndrome métabolique) qui ont une consommation "modérée" d'alcool (femme: 140-350 g/semaine ou 20 à 50 g/jour, homme= 210-350 g/semaine ou 30 à 60 g/jour). Au delà, on parle d'ALD (= Alcoholic Liver Disease = maladie du foie liée à l'alcool). - Le diabète est un facteur important de progression de la fibrose dans la MASLD et l'ALD. - La plupart des études montrent que l'alcool et le syndrome métabolique agissent de façon synergique et augmentent les risques de stéatohépatite, fibrose, cirrhose et cancer du foie.
- 59. Références (1/3) Choisies pour leur intérêt scientifique, didactique et leur facilité d'accès. - Arab JP, Diaz LA, Rehm J et al. Metabolic dysfunction and alcohol-related liver disease (MetALD): position statement by an expert panel on alcohol-related liver disease. J Hepatol 2025;82(4):744-756. (Accès libre sur internet). - Leal-Lassalle H, Estévez-Vasquez O, Cubero FJ et al. Metabolic and alcohol-associated liver disease (MetALD): a representation of duality. Gut and Liver 2025;2:1-11 (Accès libre sur internet). - Musto JA, Brown R, Lucey MR. Is there a safe limit for consumption of alcohol ? J Hepatol 2025;82(3):535-540. (Accès libre sur internet). - Haber PS. Identification and treatment of alcohol use disorder. N Engl J Med 2025;392:258-266. - Gratacos-Ginès J, Arino S, Sancho-Bru P et al. MetALD: Clinical aspects, pathophysiology and treatment. JHEP/Rep 2025;7/101250 1-15 (Accès libre sur internet). - Lekakis V, Papatheodoridis GV. Natural history of metabolic dysfunction-associated steatotic liver disease. Eur J Intern Med 2024;122:3-10. (Accès libre sur internet). - EASL-EASD-EASO Clinical Practice Guidelines on the management of metabolic dysfunction associated steatotic liver disease (MASLD). J Hepatol 2024;81:492-542. (Accès libre sur internet). - Hagström H, Hegmar H, Moreno C. Interactions between the metabolic syndrome and alcohol consumption increases the risk of liver disease. United Eur Gastroenterol J 2024;12/168-176. (Accès libre sur internet). - Calès P, Canivet CM, Costentin C et al. A new generation of non-invasive tests of liver fibrosis with improved accuracy in MASLD. J Hepatol 2024; doi: 10.1016/j.jhep.2024.11.049. Online ahead of print. - Zhang R, Ren S, Mi H et al. Fatty liver index as an independent predictor of all-cause mortality and disease-specific mortality. Eur J Gastroenterol Hepatol 2024;36(12):1453-1463. (Accès libre sur internet). - Jophlin LL, Singal AA, Battaller R et al. ACG Clinical Guideline: alcohol-associated liver disease. Am J Gastroenterol 2024;119:30-54. (Accès libre sur internet). - Targher G, Byrne CD, Tilg H. MASLD: a systemic metabolic disorder with cardiovascular and malignant complications. Gut 2024;73:691-702. (Accès libre sur internet). - Marti-Aguado D, Calleja JL, Vilar-Gomez E et al. Low-to-moderate alcohol consumption is associated with increased fibrosis in individuals with metabolic dysfunction-associated steatotic liver disease. J Hepatol 2024;81:930-940. - Hernandez-Évole H, Jimenez-Esquivel N, Pose E et al. Alcohol-associated liver disease: epidemiology and management. Ann Hepatol 2024;29:101162 1-10 (Accès libre sur internet). Claude EUGÈNE 59
- 60. Références (2/3) Choisies pour leur intérêt scientifique, didactique et leur facilité d'accès. - Mozes FE, Lee JA, Vali UY et al. Performance of non-invasive tests and histology for the prediction of outcome in patients with non-alcoholic fatty liver disease:an individual patient participant data meta-analysis Lancet Gastroenterol Hepatol 2023;8:704-713. (Accès libre sur internet) - Rinella ME, Lazarus JV, Ratziu V et al. A multisociety Delphi consensus statement on new fatty liver disease nomenclature. J Hepatol 2023;79:1542-1556. (Accès libre sur internet). - Rinella ME, Neuschwander-Tetri BA, Siddiqui MS et al. AASLD Practice Guidance on the clinical assessment and management of nonalcoholic fatty liver disease. Hepatology 2023;77:1797-1835. (Accès libre sur internet). -Vali Y, Lee J, Boursier J et al. Biomarkers for staging fibrosis and non-alcoholic steatohepatitis in non-alcoholic fatty liver disease (the LITMUS project): a comparative diagnostic accuracy study. Lancet Gastroenterol Hepatol 2023;8:714-725 (Accès libre sur internet). - Brissot P, Buffet C. Rapport 23-02. Le foie stéatosique non alcoolique: un défi de santé publique. Bull Acad Natl Med 2023;207:521-533. (Accès libre sur internet). - Huang DO, Mathurin P, Cortez-Pinto H et al. Global epidemiology of alcohol-associated cirrhosis and HCC: trends, projections and risk factors. Nat Rev Gastroenterol Hepatol 2023;20:37-49. (Accès libre sur internet). - Arab JP, Addolorato G, Mathurin P et al. Alcohol-associated liver disease: integrated management with alcohol use disorder. Clin Gastroenterol Hepatol 2023;21:2124-2134. (Accès libre sur internet). - Kulkarni AV, Sarin SK. The bidirectional impacts of alcohol and MAFLD for progressive fatty liver disease. Ther Adv Endocrinol Metab 2023;14:1-11. (Accès libre sur internet). - Louvet A, Bourcier V, Archambeaud I et al. Low alcohol consumption influences outcomes in individuals with alcohol-related compensated cirrhosis in a French multicenter cohort. J Hepatol 2023;78(3):501-512. - Martinou E, Pericleous M, Stefanova I et al. Diagnostic Modalities of Non-Alcoholic Fatty Liver Disease: From Biochemical Biomarkers to Multi-Omics Non-Invasive Approaches. Diagnostics 2022;12:407:1-45 (Accès libre sur internet). Claude EUGÈNE 60
- 61. Références (3/3) Choisies pour leur intérêt scientifique, didactique et leur facilité d'accès. - European Association for the Study of the Liver. EASL Clinical Practice Guidelines on non- invasive tests for evaluation of liver disease severity and prognosis: 2021 update. J Hepatol 2021;75:659-689. (Accès libre sur internet). - AFEF Recommandations. Prise en charge de la maladie du foie liée à l'alcool. Coordination: A. Louvet Janvier 2021 (Accès libre sur internet). - Eslam M, Newsome PN, Sarin SK et al. A new definition for metabolic dysfunction- associated fatty liver disease: an international expert consensus statement. J Hepatol 2020;73:202–209. - AFEF (Association Française d'Étude du Foie) Recommandations pour le diagnostic et le suivi non-invasif des maladies chroniques du foie. Stéatopathie métabolique. Juin 2020. (Accès libre sur internet). - Boyle M, Masson S, Anstee QM. The bidirectional impacts of alcohol consumption and the metabolic syndrome: cofactors for progressive fatty liver disease. J Hepatol 2018;68:251-267. - Younossi Z, Henry L Contribution of Alcoholic and Nonalcoholic Fatty Liver Disease to the burden of liver-related morbidity and mortality. Gastroenterology 2016;150:1778-1785. (Accès libre sur internet). - Askgaard G, Gronbaek M, Kjaer MS et al. Alcohol drinking pattern and risk of alcoholic liver cirrhosis: a prospective cohort study .J Hepatol 2015;62:1061-1067. Claude EUGÈNE 61