Patogenesi molecolare e cellulare dell'bph II
- 1. PATOGENESI MOLECOLARE E CELLULARE DELL’IPERTROFIA PROSTATICA BENIGNA (BPH) Carmelo Boccafoschi UR.O.P. - Catania 26 Marzo 2010
- 2. L’ipertrofia prostatica benigna (BPH) è una condizione progressiva caratterizzata da un ingrossamento della ghiandola prostatica che coinvolge anche una sintomatologia delle basse vie urinarie (LUTS). Circa il 50% degli uomini sviluppa sintomi correlati con l’BPH verso i 50 anni, con un’incidenza che aumenta del 10% ogni 10 anni.
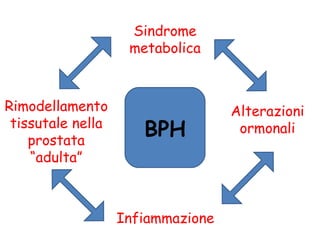
- 3. Diversi meccanismi sembrano essere coinvolti nello sviluppo e nella progressione dell’BPH. L’invecchiamento rappresenta il meccanismo principale, anche se recentemente sono stati indicati come centrali le interazioni ormonali, la sindrome metabolica e i fenomeni infiammatori.
- 4. Negli uomini adulti si verifica un significativo processo di rimodellamento tissutale a livello prostatico, soprattutto nella zona di transizione. Si verificano delle interferenze nel delicato equilibrio delle vie di segnale della crescita, e questo genera delle interazioni stroma-epitelio che portano all’aumento del volume prostatico.
- 5. Ratio Stroma – Epithelio: il peso della prostata % Epitelio % lumen % muscolare % connettivale % stroma (totale) stroma-epitelio muscolo-epitelio Schuster, J Urol 1999 Minore di 30 g Maggiore di 30 g 6.5 85.8 28.4 35.7 7.4 54.9 18.6 16.1 69.4 20.7 32.4 14.5 6.2 1.8
- 6. La crescita cellulare è una conseguenza sia di un aumento della proliferazione cellulare sia di una diminuzione del processo di apoptosi. Studi scientifici hanno dimostrato un sostanziale decremento dell’indice apoptotico sia nel tessuto ghiandolare sia nel tessuto epiteliale prostatico quando si è in presenza di ipertrofia prostatica benigna. Tale decremento apoptotico porta ad uno sbilanciamento dell’equilibrio di crescita in favore della proliferazione cellulare, con conseguente sviluppo dell’iperplasia. Kyprianou et al., 1996
- 8. Anche se gli androgeni non sono la causa dell’BPH, la sviluppo dell’ipertrofia ne richiede la presenza. L’attività dell’DHT è aumentata nell’BPH rispetto ai tessuti prostatici normali. Gli estrogeni stimolano la proliferazione delle cellule stromali, oltre ad aumentare la sintesi di diversi fattori di crescita (per es. FGF-2)
- 10. Fattori di rischio per lo sviluppo dell’BPH (non ancora ben documentati): Diabete mellito non insulino-dipendente (NIDDM) Ipertensione Obesità Bassi livelli di colesterolo ad alta densità (HDL-C)
- 11. INFIAMMAZIONE
- 12. Negli ultimi anni è emerso il ruolo dell’infiammazione cronica nella patogenesi dell’BPH. (Sciarra, Di Silverio et al., 2008) Frequentemente associata a prostatiti croniche. Presenza di infiltrati infiammatori nel 98% dei casi di BPH. (Kohnen et al., 1979) L’infiammazione cronica supporta il processo di crescita fibro-muscolare nell’BPH. (Kohnen et al., 2002)
- 13. Il tessuto prostatico è normalmente popolato da un piccolo numero di cellule T, linfociti B, macrofagi e mastociti. Nei pazienti con BPH il tessuto contiene ampie infiltrazioni di linfociti T e B e numerose colonie macrofagiche.
- 14. La risposta immunitaria è principalmente mediata da cellule T regolatorie (CD-4) nello stroma e citotossiche (CD-8) nell’epitelio. Nell’BPH i mediatori dell’infiammazione rimangono cronicamente attivati. Dato che il locale accumulo di linfociti attivati può portare alla distruzione tissutale, ad alte concentrazioni di citochine e alla conseguente ricostruzione tissutale, questo può contribuire alla patogenesi dell’BPH.
- 15. L’infiammazione evidenziata nell’BPH contribuisce al danno tissutale e le citochine prodotte dalle cellule infiammatorie servono a guidare localmente la produzione di fattori di crescita ed angiogenetici come risposta cicatriziale tissutale.
- 16. Questo complesso micro-ambiente proinfiammatorio è strettamente correlato all’iperproliferazione stromale nell’BPH. Infatti, il danno del tessuto prostatico prodotto dall’infiammazione rappresenta un processo cronicizzato di cicatrizzazione che attiva i processi iperproliferativi esitando in una riattivazione ciclica dell’infiammazione prostatica.
- 17. Nel contesto di un rimodellamento tissutale mediato da un processo infiammatorio, l’ipossia locale creata dalla richiesta di ossigeno delle cellule proliferanti gioca anch’essa un ruolo importante nella fisiopatologia dell’BPH, in quanto le cellule stromali rispondono all’ipossia aumentando la secrezione di numerosi fattori di crescita.
- 18. Sindrome metabolica Alterazioni ormonali Infiammazione Rimodellamento tissutale nella prostata “adulta” BPH
- 19. Fattori intrinseci ed estrinseci coinvolti nella regolazione della crescita prostatica 5th Int. Consult on BPH
- 20. FATTORI INTRINSECI: L’EPITELIO PROSTATICO L’epitelio prostatico umano consiste di 3 tipi cellulari principali: L’epitelio secretorio luminale L’epitelio basale L’epitelio neuroendocrino Tutti e tre i tipi di epitelio subiscono dei cambiamenti nello sviluppo del BPH.
- 21. Composizione cellulare dell’epitelio prostatico Foster, Scand J Urol 2000 Cellule neuroendocrine Cellule basali Cellule ghiandolari Tutte condividono la stessa origine embriologica (mesenchimale)
- 22. F. Di Silverio 2003 Qual è l’origine? Cellule staminali (Androgeno-indipendenti e non responsive) Cellule transienti promotrici (Androgeno-indipendenti ma responsive) Basale (Androgeno responsive) Neuroendocrine (Androgeno indipendenti) Secretorie (Androgeno-dipendenti)
- 23. Composizione cellulare dello stroma prostatico Recettori alfa1-adrenergici Alpha-1 adrenergici localizzati nella membrana cellule muscolari lisce. Regolano la contrazione del muscolo liscio dei vasi periferici, del collo della vescica, della capsula prostatica e dello stroma fibro-muscolare. FATTORI INTRINSECI: TESSUTO STROMALE
- 25. Il recettore alfa1 attivato stimola il rilascio di calcio tramite le cellule muscolari lisce, provocando la contrazione del tessuto muscolare liscio. Inoltre, l’attivazione dei recettori porta alla formazione di diacilglicerolo (DAG) e inositolo 3 fosfato (IP3). PLC: fosfolipasi C GNRP: recettore per le proteine G
- 26. Reticolo sarcoplasmatico Reticolo sarcoplasmatico: riserva di calcio nelle cellule di tipo contrattile. Nel momento della contrazione il calcio viene rilasciato nel citoplasma permettendo la contrazione per interazione con la miosina Recettori alfa1 transmembrana Adrenalina (ligando) Miosina DAG e IP3: interferiscono come secondi messaggeri con le cascate intracellulari che portano alla sintesi di fattori di crescita (DAG)
- 27. RIMODELLAMENTO TISSUTALE NELLA PROSTATA
- 28. Fattori intrinseci ed estrinseci coinvolti nella regolazione della crescita prostatica 5th Int. Consult on BPH
- 29. FATTORI INTRINSECI: L’EPITELIO E LO STROMA PROSTATICO L’epitelio prostatico umano consiste di 3 tipi cellulari principali: L’epitelio secretorio luminale L’epitelio basale L’epitelio neuroendocrino Stroma ed epitelio subiscono dei cambiamenti nello sviluppo del BPH.
- 30. ALTERAZIONI CELLULARI NELLO STROMA DELL’IPERTROFIA PROSTATICA BENIGNA (BPH) Lo stroma è morfologicamente caratterizzato dalla formazione di una nuova architettura tramite la gemmazione di cellule dell’epitelio provenienti dai dotti preesistenti. La formazione di una nuova architettura è un processo centrale nello sviluppo embrionale, ma è normalmente represso nella vita adulta. La presenza di mesenchima nei noduli periuretrali, è una manifestazione precoce di BPH e rappresenta una riminescenza del mesenchima embrionale.
- 31. Queste evidenze morfologiche hanno portato ad ipotizzare che l’ipertrofia prostatica sia intrinsecamente una disfunzione del mesenchima. Tutto questo risulta da un “risveglio” delle interazioni induttive embrionali tra stroma ed epitelio. Le cellule stromali svolgono funzioni regolatorie paracrine nell’omeostasi delle cellule epiteliali, dunque alterazioni nello stroma possono portare a cambiamenti nelle interazioni stroma-epitelio ed ad una conseguente progressione dell’BPH. ALTERAZIONI CELLULARI DELLO STROMA
- 32. Differenziamento delle cellule neuroendocrine del tessuto prostatico umano
- 33. F. Di Silverio 2003 Prodotti delle cellule neuroendocrine nel tessuto prostatico Serotonina Calcitonina Katacalcina Bombesina Somatostatina Livelli alto medio medio basso basso Effetto regolatorio sulla ghiandola prostatica proliferazione proliferazione proliferazione proliferazione apoptosi
- 34. F. Di Silverio 2003 Le cellule neuroendocrine regolano la crescita e l’apoptosi delle cellule prostatiche (soprattutto nel PCA) Effetti positivi Cellule neuroendocrine VEGF Angiogenesi Serotonina Bombesina Proliferazione Effetti negativi Somatostatina Apoptosi Cellule neuroendocrine
- 35. FATTORI INTRINSECI ED ESTRINSECI : ORMONI, FATTORI DI CRESCITA E CITOCHINE
- 36. Utilizzo della biologia cellulare “in vitro”: un mezzo utile per comprendere i modelli comportamentali tissutali I sistemi di colture cellulari forniscono un ambiente sperimentale in cui l’espressione genica, le interazioni tra proteine ed altri eventi intracellulari possono venire studiati in condizioni controllate. L’isolamento di colture cellulari primarie derivanti da cellule stromali o epiteliali di tessuti normali o di BPH è ormai una pratica comune.
- 37. Questo ha permesso di individuare numerosi fattori di crescita autocrini e paracrini espressi dalle cellule stromali ed epiteliali, come ad esempio i fattori di crescita per i fibroblasti (Fibroblast Growth Factors – FGF ), i fattori di crescita epidermici (Epidermal Growth Factor – EGF), i fattori di crescita insulin-like (Insulin-like Growth Factors – IGF ) e numerosi altri. Inoltre è stata individuata l’espressione in membrana di recettori per gli ormoni steroidei, come per esempio i recettori per gli androgeni . Studi comparativi hanno permesso di individuare diverse differenze tra tessuti normali e BPH che possono avere un significato biologicamente importante.
- 38. Cambiamenti nel “signaling” molecolare: ruolo degli ormoni In presenza di livelli normali di androgeni ed estrogeni circolanti ed intraprostatici, è presente un equilibrio omeostatico tra processi proliferativi ed apoptotici.
- 39. Altri fattori endocrini influenzano le funzioni prostatiche 5th Int. Consult on BPH Il ruolo regolatorio ormonale non è solo legato agli androgeni ed estrogeni ma anche ad altri ormoni. Il DHT oltre a quanto si sa comunemente agisce anche a livello molecolare secondo lo schema seguente…
- 40. Metabolismo intracellulare del testosterone Il testosterone attivo può penetrare passivamente e reversibilmente nel comparto intracellulare delle cellule bersaglio dove viene trasformato in diidrotestosterone (DHT) dall’enzima 5-alfa-reduttasi. Il DHT intracellulare si lega ad una specifica molecola recettrice (recettore citosolico). Il complesso DHT+recettore entra attivamente nel nucleo della cellula dove si unisce alla cromatina e modifica l’espressione genica inducendo la formazione di RNA messaggero (mRNA) che, uscito dal nucleo, a livello ribosomiale consente la sintesi di diverse proteine (per es. fattori di crescita).
- 41. DHT EGF,FGF IGF TGFb proliferazione apoptosi TGFb EGF,FGF IGF apoptosi proliferazione Inibizione DHT
- 42. 0 3 6 9 12 1000 2000 3000 4000 EGF ng/g tessuto DHT pg/g tessuto F. Di Silverio,J Steroid Bioch 1997 Correlazione tra DHT ed EGF Mostra come il DHT agisce sui fattori estrinseci stimolando la proliferazione. Il blocco bel DHT agendo anche indirettamente sui fattori intrinseci favorisce l’apoptosi.
- 43. 5th Int. Consult on BPH Controllo degli estrogeni sulle funzioni prostatiche Alfa stimola la proliferazione dello stroma Beta controllo pro-differenziativo sulla prostata in toto
- 44. Interazioni a livello del DNA Interazioni dirette con il recettore Competizione per i cofattori
- 45. Cambiamenti nel “signaling” molecolare: fattori di crescita e citochine
- 46. Cascate intracellulari coinvolte ed alterate La stimolazione dei recettori di membrana specifici per i fattori di crescita (GFR) stimolano delle cascate intracellulari guidate da secondi messaggeri (PI3K/Akt, Ras, MAPK/ERK, etc.) che in forma attivata entrano nel nucleo al fine di indurre la traduzione del DNA e stimolare la sintesi di proteine coinvolte nell’equilibrio proliferazione/apoptosi. proliferazione/apoptosi GF GFR
- 47. L’alterazione di questi stimoli recettoriali si traduce in uno sbilanciamento dell’equilibrio proliferazione/apoptosi con un conseguente aumento del volume prostatico. proliferazione/apoptosi GF GFR GF GFR
- 48. Fattori di crescita e crescita prostatica Proliferazione Apoptosi Aumento della proliferazione Decremento dell’apoptosi 5th Int. Consult on BPH
- 49. Fattori di crescita e funzionalità prostatica TGFbeta Tranforming Growth Factor FGF Fibroblast Growth Factor EGF Epidermial Growth Factor VEGF vascular endothelial growth factor IGF Insulin-like growth factor PROLIFERAZIONE CELLULARE TGFbeta ANDROGENI FGF VEGF EGF IGF Fattori di crescita maggiormente coinvolti
- 50. Fattori di crescita maggiormente coinvolti FGF-1,-2 e -7 hanno attività mitogenica sulle cellule epiteliali e stromali, dunque sono fortemente coinvolti nell’BPH. FGF prodotti principalmente dalle cellule stromali, e in piccola parte (FGF-2) dalle cellule epiteliali. Modalità di azione autocrina e paracrina. Ipossia locale può essere il motivo dell’induzione alla produzione di FGF. Membri della famiglia dell’FGF (fattore di crescita dei fibroblasti)
- 51. Strettamente correlate con il ruolo degli FGF coinvolti nell’BPH sono le interleuchine (IL). E’ noto che IL-1 a induce l’espressione di FGF-7 nelle cellule stromali prostatiche. Il livelli di IL-1 a risultano aumentati nell’BPH e correlati con i livelli di FGF-7, risultando dunque in un doppio “loop” paracrino che porta all’aumento della massa tissutale. Allo stesso modo sono coinvolte altre interleuchine (IL-2, -4, -8, -15, -17) che hanno effetti simili su altri membri della famiglia degli FGF (FGF-1, -2, -9).
- 52. Fattori di crescita e funzionalità prostatica TGFbeta Tranforming Growth Factor FGF Fibroblast Growth Factor EGF Epidermial Growth Factor VEGF vascular endothelial growth factor IGF Insulin-like growth factor PROLIFERAZIONE CELLULARE TGFbeta ANDROGENI FGF VEGF EGF IGF
- 53. Fattori di crescita maggiormente coinvolti Membri della famiglia dell’IGF e i loro recettori (fattore di crescita insulin-like)
- 54. Fattori di crescita e funzionalità prostatica TGFbeta Tranforming Growth Factor FGF Fibroblast Growth Factor EGF Epidermial Growth Factor VEGF vascular endothelial growth factor IGF Insulin-like growth factor PROLIFERAZIONE CELLULARE TGFbeta ANDROGENI FGF VEGF EGF IGF
- 55. Fattori di crescita maggiormente coinvolti Membri della famiglia dei TGF (fattore di crescita trasformante)
- 56. Fattori di crescita e funzionalità prostatica TGFbeta Tranforming Growth Factor FGF Fibroblast Growth Factor EGF Epidermial Growth Factor VEGF vascular endothelial growth factor IGF Insulin-like growth factor PROLIFERAZIONE CELLULARE TGFbeta ANDROGENI FGF VEGF EGF IGF
- 57. MAPK MAPK Fattori angiogenetici coinvolti: VEGF
- 58. Riassumendo Fattori di crescita della famiglia FGF (-1, -2, -7, -9) Fattori indotti da ipossia Fattori di crescita della famiglia IGF(-2) e i loro recettori Fattori di crescita vascolari endoteliali (VEGF) Interleuchine (IL-1alfa, -2, -4, -8, -15, -17) Fattori di crescita Citochine
- 60. In letteratura le basi molecolari del BHP fanno vedere come fattori genetici, metabolici, ormonali, bio-molecolari ed infiammatori interagiscono fra di loro, attivando sempre per via diretta o indiretta le cascate intracellulari. Tuttavia la maggior parte degli studi basati sulla popolazione hanno portato scarse conoscenze sui fattori di rischio, mentre l’associazione tra ormoni steroidei e fattori di crescita diventa sempre più evidente. Per tale motivo sembra utile accennare a dei dati recenti legati all’individuazione del “BPSA”, che si identifica come una specifica forma molecolare di PSA libero, che aumenta nella zona di transizione dei pazienti con BPH nodulare.
- 61. Alti livelli di percentuale di PSA libero nel siero sono strettamente correlati con il volume prostatico, che a sua volta è fortemente associato con un allargamento progressivo del BPH nodulare all’interno della zona di transizione. Studi recenti (Slawin et al) hanno evidenziato che il BPSA correla meglio con la zona di transizione rispetto al PSA e quindi può predire in maniera clinicamente significativa l’allargamento della prostata, meglio del PSA o del fPSA. Inoltre, la relazione tra BPSA e fPSA rispetto ai volumi della prostata totale e della zona di transizione sono indipendenti dall’età del paziente.
- 62. In letteratura (Jacobson S.J.) emerge che l’associazione tra funzione sessuale e BPH è costante. Ne derivano studi che correlano l’interferenza del sildenafil vs. BPH legata alla congestione pelvica con conseguente occlusione selettiva del drenaggio venoso nel sistema riproduttivo maschile (Gat et al.) Queste forme pertanto funzionano da perturbatori endocrini e molecolari scatenando le cascate intracellulari di cui abbiamo parlato.
- 63. Un ringraziamento agli amici Alessandro Sciarra e Francesco Montorsi per alcuni riferimenti bibliografici suggeriti. Un grazie particolare a mia figlia Francesca per la consulenza di biologia molecolare. Infine un grazie a VOI tutti per avermi ascoltato fino alla
Editor's Notes
- #23: The first question:which origin:NE cells in additional to basal and secretoty cells rapresent the third epithelial cell type of normal prostate tissue. All these 3 cell types share a common origin from pluripotent stem cells. NE cells are androgen indipendent whereas basal cells are androgen responsive and secretory cells are androgen dependent.
- #34: The third question: which is the function of NE cells in prostate tissue? The function of NE cells in the prostate is partly unknown, but it is hypothesized that they may be involved in the regulation of the growth and differentiation of the prostate tissue. This hiypothesis is based on the known function of several NE secretory products. NE prostate cells produce serotonin, calcitonin, bombesin that show growth factor activity into the prostate or somatostatin that shows inhibitory properties.
- #35: It is possible to speculate that NE cells into the prostate may stimulate non-NE prostate cells growth through the production of serotonin or bombesin but olso influencing angiogenesis; in fact expression of VEGF has been dimostrated in NE cells in prostate carcinoma. On the other hand, NE cells may stimulate prostate cells apoptosis through the production of somatostatin